|
 |
- Search
| Public Health Aff > Volume 2(1); 2018 > Article |
|
Abstract
이 연구의 목적은 국내 주요 만성질환 관리사업의 발전과정, 성과, 한계점을 고찰하고, 향후 과제를 제시하는 것이다. 우리나라는 주요 선도국들과 같이 국가적 만성질환관리를 수행하고 있다. 대표적인 사업으로는 2007년 ‘심뇌혈관 고위험군 등록관리 시범사업’, 2014년 ‘지역사회 일차의료 시범사업’, 2016년 ‘만성질환 수가 시범사업’이 있다. 이들 사업들은 다양한 지표에서 긍정적 성과를 보인 반면, 국가차원의 체계적이고 포괄적인 사업 수행이 어렵다는 공통적 한계점 또한 제기되고 있다. 최근 정부는 기존 시범사업들의 단점을 보완하고, 장점을 극대화한 국가차원의 통합적 프로그램의 개발과 정책 마련에 착수하였다. 이러한 통합모형은 만성질환관리에 있어서 동네의원 중심 환자관리를 통해 치료의 일관성, 연속성을 높이고, 케어코디네이터를 제도화함으로써 환자를 중심으로 질환 및 건강문제를 포괄적으로 관리한다는 것이다. 일차의료의 만성질환관리 강화를 위한 정책수립과 실행을 위해서는 그동안 진행되어 온 다양한 사업의 경험을 모니터링하고, 성과와 근거를 축적하여 다시 정책개발로 이어지는 선순환 고리가 중요하다. 즉, 사업의 추진과 함께 객관적 평가지표와 체계를 설계해야 함은 물론 평가결과의 공개와 피드백을 통해 사업의 질을 제고해야 한다.
Abstract
This study aimed to review the history of national chronic diseases management, outcomes, and limitations of major chronic disease management programs in South Korea, and discuss emerging challenges. South Korea is one of many countries that implement national chronic disease management programs. “A pilot program for the registration and management of cardiocerebrovascular high-risk groups” in 2007, “A pilot program for community primary medical care” in 2014, and “A pilot program for chronic care charges” in 2016. Although these programs showed positive outcomes with respect to various indicators, a common limitation has been observed: the implementation of a systematic and comprehensive program at the national level is difficult. The Korean government has launched the development of an integrated program at the national level that complements the shortcomings and maximizes the strengths of existing pilot programs. Such an integrated model comprehensively manages diseases and health problems centered on patients by increasing consistency and continuity of medical treatment and institutionalizing care coordinator positions through local clinic-based patient management structures for chronic disease management. For establishing and implementing policies to strengthen chronic care management in primary medical care, a virtuous cycle, in which experiences in various programs that have been conducted are monitored and achievements are accumulated in aid of policy development, is important. That is, objective evaluation indices and systems should be designed as programs are carried forward, and program quality should be improved through the disclosure of evaluation results and feedback.
전 세계 인구의 60%가 만성질환으로 인해 사망하고 있고[1], 우리나라의 경우는 그보다 더 높은 81%로 나타나 10대 주요 사망원인 중 7개가 만성질환으로 분석되었다[2]. 특히 우리나라의 주요 만성질환인 고혈압과 당뇨병 유병률은 2016년 기준 각각 29.1%, 11.3%로 2010년 대비 2.3% 및 1.7% 증가했고[3], 이로 인한 진료비 지출 또한 상위 1, 2위를 차지하고 있다[4].
만성질환이 전 세계적인 공중보건학적 문제로 대두되면서 각 국가들은 그들의 보건의료시스템 하에서 만성질환 관리를 위해 국가적 차원에서 대응정책을 시행하고 있다. 특히 주요 선도국들의 만성질환관리는 예방중심의 통합서비스 제공이 가능하도록 정책적 수단을 사용하는 것이 특징인데, 대표적인 사례로는 독일의 질병관리프로그램(DMP, Disease Management Programme), 미국의 환자중심메디컬 홈(PCMH, Patient Centered Medial Home), 캐나다의 만성질환관리 정책(CDPM, Chronic Disease Prevention and Management) 등이 있다.
우리나라 또한 주요 선도국들과 같이 국가차원의 만성질환관리를 수행하고 있는데, 대표적인 사업으로는 2007년 질병관리본부의 ‘심뇌혈관 고위험군 등록관리 시범사업(고혈압ㆍ당뇨병 등록관리사업)’, 2014년 보건복지부의 ‘지역사회 일차의료 시범사업’, 2016년 ‘만성질환 수가 시범사업’ 등이 있다. 이들 사업들은 일차의료기관 이용률 향상, 지속치료율 향상 등 다양한 지표에서 긍정적 성과를 보인 반면, 각 사업들의 배경과 기간, 사업 주체를 비롯하여 구체적 서비스 내용과 정책적 수단 등이 달라 국가차원의 체계적이고 포괄적인 사업 수행이 어렵다는 공통적 한계점 또한 제기되고 있다.
이러한 한계점으로 인해 최근 정부는 전문가 그룹 및 관련 기관들과 함께 기존 시범사업들의 단점을 보완하고, 장점을 극대화하는 국가차원의 통합적 프로그램의 개발과 이를 위한 정책적 대안 마련에 착수하였다. 이에 이 글에서는 지금까지 시행된 국내 주요 만성질환 관리사업의 현황과 발전과정을 살펴보고, 각 사업들의 성과와 한계점을 통해 향후 우리나라의 국가 만성질환 관리사업의 과제를 정리해보고자 한다.
질병관리본부 ‘고혈압·당뇨병 등록관리사업’(2007년 ~ 현재)
우리나라 최초의 광역시 차원 만성질환관리사업이라고 할 수 있는 질병관리본부의 고혈압·당뇨병 등록관리사업은 2006년 정부의 뇌혈관질환 종합대책이 수립된 이후 지역사회 중심의 포괄적 예방서비스의 제공을 목적으로 시행되었다. 특히 심뇌혈관질환의 선행질환인 고혈압, 당뇨병 지속치료율의 향상을 모색하고, 심근경색, 뇌졸중 등 중증 심뇌혈관질환의 발생과 사망 및 장애를 예방하기 위해 광역시 차원의 접근 필요성이 커지지면서 2007년 9월에 고혈압ㆍ당뇨병 등록관리사업이 시작되었다.
고혈압·당뇨병 등록관리사업 모형은 WHO가 만성질환관리모델(Chronic Care Model)을 확장시켜 재구조화하여 개발한 혁신적 만성질환 관리모형을 기반으로 하고 있는데, 국가의 보건의료체계를 거시적 영역(정책 및 재정)과 중간영역(보건의료조직 및 지역사회), 그리고 미시적 영역(환자 및 가족)으로 구분하여 상호 협력하는 모형으로서 환자 및 가족, 보건의료 관련 전문가 및 기관(의료기관, 약국 등), 지역사회 간의 긴밀한 파트너십까지 지속적인 관리와 지원환경을 조성하고자 개발된 것이다[5].
대구광역시를 시작으로 고혈압ㆍ당뇨병 환자 등록·관리, 상설 교육센터를 통한 교육ㆍ상담 실시, 취약계층(65세 이상 노인환자) 의료비 경감(월 4,500원), 약제비 경감(일차의료기관 및 약국 협력(65세 이상 연 1천원, 30~64세에게는 연 5천원 지원), SMS, ACS 등을 활용한 치료일정 및 누락일정 안내, 전화상담, 고혈압 당뇨병 등록관리 지원시스템 개발 및 배포 하는 등 보건교육 및 환자발견사업 등을 지역사회 주민 대상으로 수행해 오고 있다. 2018년 5월 현재, 19개 지역의 25개 보건소에서 1,446개 의료기관과 약국 2,004개, 고혈압·당뇨병 환자 420,580명 참여하고 있다.
ㆍ 2006년 6월, 심뇌혈관질환 종합대책 수립, 심뇌혈관 고위험군 등록관리사업 추진
ㆍ 2007년 9월, 대구광역시 민간협력 모형의 ‘고혈압·당뇨병 등록관리 시범사업’ 실시
ㆍ 2009년 1월, 국가건강검진 제도 개편으로 심뇌혈관질환 예방목표의 1차 검진 통합 강화 및 2차 검진은 고혈압ㆍ당뇨병 의심자에 대하여 집중 실시
ㆍ 2009년 7월, 경기도 광명시 ‘고혈압·당뇨병 등록관리 시범사업’ 실시
ㆍ 2010년 10월-2011년 11월, 경기도 3개 지역(4개 보건소) 남양주시, 하남시, 안산시 단원구, 성북구 실시
ㆍ 2012년 7월, 전국 19개(총 25개 보건소 참여) 지역실시 : 서울 성동구, 광주 광산구, 울산 중구, 세종시, 경기 부천시, 강원 동해시, 강원홍천군, 전북 진안군, 전남 목포시/여수시/장성군,경북 경주시/포항시, 경남 사천시, 제주 제주시 등
ㆍ 2016년 5월-2017년 5월, 심뇌혈관질환의 예방 및 관리에 관한 법률 제정 및 시행: 경기도 3개 지역(4개 보건소) 남양주시, 하남시, 안산시 단원구, 성북구
이 시범사업의 성과로는 고혈압·당뇨병 진료기관과 약국의 높은 참여(80%), 지속치료율 증가, 일차의료이용률 증가, 등록환자의 건강행태 개선, 사업 참여자의 높은 만족도 및 지지도, 지역사회 민간협력체계 구축, 팀접근·맞춤형 교육상담 등 질병관리 지원프로그램 개발, 국내 사업의 선구자적 역할 수행이라는 점을 들 수 있다[6, 7]. 특히, 우리나라의 선구자적 만성질환관리 사업으로 고혈압·당뇨병 치료율 향상과 생활습관 개선을 통하여 뇌졸중, 심근경색과 같은 심뇌혈관질환 합병증 예방 및 건강한 삶을 보장받는 미래 건강투자 사업으로서 의의가 있었으며, IT기반 등록관리사업과 비용 상환, 교육프로그램 관리 등 정보시스템을 기반으로 한 자가관리 및 비용 효과적 서비스 제공은 합병증 발생을 예방하는 데 효과가 있었다고 평가된다[5]. 또한 환자 본인부담금을 상환해주고 리콜리마인드 서비스를 통해 추적관리, 교육센터를 지정ㆍ운영하여 표준화된 서비스를 제공하는 것이 이 사업의 특징이라고 할 수 있다.
보건복지부가 2014부터 2016년까지 3년에 걸쳐 시행한 지역사회 일차의료 시범사업은 병원의존성이 높고 일차의료체계가 미흡한 국내 상황에서 기존 만성질환관리사업들의 공통적 한계점 중 하나였던 의료계의 적극적 참여 부족을 극복하고자, 예방과 일차의료 중심이라는 관점에서 추진된 사업이다[10]. 다시 말해 지역사회 일차의료 시범사업은 일차 의료 전담의가 지속적이고 포괄적인 의사-환자 관계를 바탕으로 동기부여를 통해 적극적인 생활습관 개선으로 효율적자가 관리를 도모하고 생애 전반에 걸쳐 질병예방과 건강증진에 초점을 둔 만성질환관리 사업으로 정의된다[10].
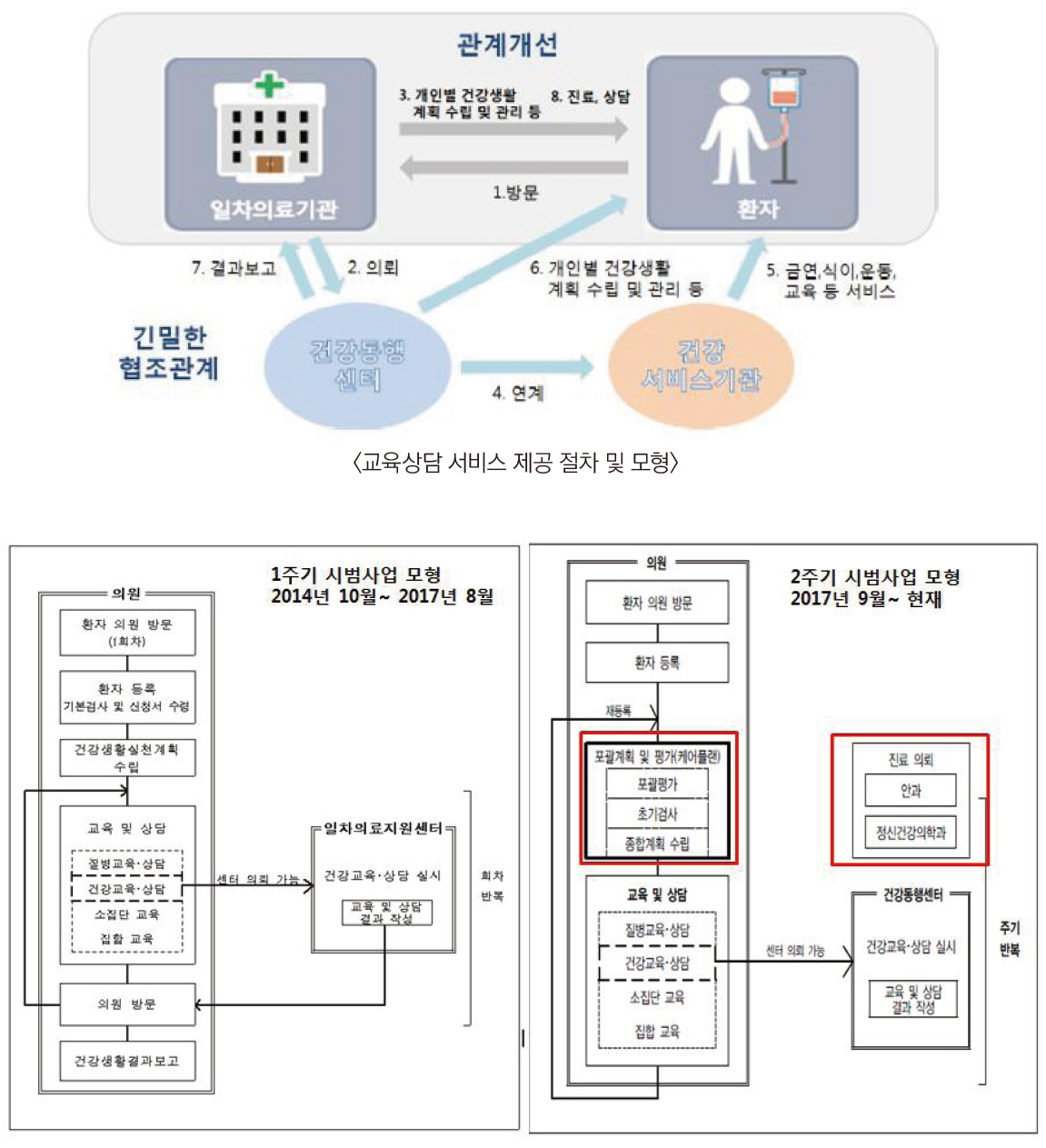
시범사업 모형은 2014년 10월부터 2017년 8월까지 1주기 시범사업 모형과 케어플랜과 진료의뢰가 추가된 2017년 9월부터 현재까지 2주기 시범사업 모형으로 구분된다. 2주기 시범사업의 관리과정은 등록, 평가 및 관리계획 수립(포괄평가-Care Plan), 교육ㆍ상담, 건강동행센터 의뢰, 최종평가 5단계로 나누어지며, 포괄평가는 케어플랜을 수립하는 것으로 의사의 문진 등을 통해 환자의 건강상태를 전체적으로 평가 가족력, 관련질병, 합병증, 우울증, 생활습관, 신체측정 및 기타 위험요인의 7가지 항목으로 구성되며, 케어플랜 계획을 고려하여 개인별 교육 및 상담을 연 8회 이내에 처방할 수 있다<그림 2>.
지역사회 일차의료 시범사업 모형은 질병관리본부의 고혈압ㆍ당뇨병 등록관리사업과 같이 WHO의 혁신적 만성질환 관리 모델의 6가지 요인에 따라 설계되었고 두 시범사업의 요인별 관리 내용은 표 1과 같다. 특히, 지역사회 일차의료 시범사업은 의사주도로 자가관리 서비스가 제공되며, 지역위원회를 구성ㆍ운영함으로써 지역사회 자원 활용을 도모하였다는 점에 차이가 있다.
시범사업의 사업추진주체로는 보건복지부, 지자체, 건강동행센터, 시범사업 추진위원회, 시범사업 사무국, 지역운영위원회가 속한다. 의원과 건강동행센터에서 센터장(비상근 의사), 팀장 및 팀원(간호사, 영양사, 운동관련 전문가, 사회복지사, 보건교육사 등)이 서비스를 제공하고 있다. 시범사업의 특징은 지역의사회를 중심으로 수행된 점, 사업단위가 지역단위라는 점, 의사주도의 환자 포괄계획과 교육상담이 수행되었다는 점, 의사의 개별 행위에 대한 재정적 기전(수가책정)을 사용하였다는 점이다.
시범사업 지역으로는 2014년 10월부터 17년 8월까지는 서울시 중랑구(도시형), 전라북도 전주시, 강원도 원주시(도농복합형), 전라북도 무주군(농촌형) 4개 지역에서 실시되었다. 이후 2017년 9월부터는 13개 지역(무주군 제외)이 추가되어 현재 16개 지역에서 운영 중으로 2018년 5월 현재 16개 지역 의원급 의료기관 726개소, 고혈압ㆍ당뇨병환자 76,424명 참여하고 있으며, 구체적 연혁은 다음과 같다.
ㆍ 2013년 5월, 지역사회 일차의료 시범사업 국정과제(국민중심의 효율적 의료공급체계 개편)로 선정
ㆍ 2014년 3월, ‘지역사회 일차의료 시범사업’ 준비단 및 사무국 설치
ㆍ 2014년 10월, 사업 추진위원회 및 사무국 설치(한국보건의료연구원), 사업지역 선정(4개 지역) 강원도 원주시, 서울시 중랑구, 전주시, 전북 무주군
ㆍ 2014년 11월, 건강동행센터 개소 및 만성질환자 관리 서비스 모형 개발
ㆍ 2015년 6월, 만성질환자 심층상담을 위한 교육·상담 모형 개발과 등에 대한 1차 평가
ㆍ 2017년 1월, 세계보건기구 서태평양 사무처(WPRO)에서 만성질환예방관리 교육메뉴얼로 채택
ㆍ 2017년 9월, 지역사회 일차의료 시범사업 확대 및 건강보험 적용(총 13개 지역 추가 선정)
ㆍ 2017년 11월, 포괄평가 및 계획(케어플랜) 및 교육상담 서비스 수가 시범사업 전환
ㆍ 2017년 12월, 지역의사회와 공단지사 협약에 따라 7개 지역에 ‘일차의료지원센터’ 개소 예정(서울시 광진구, 중랑구, 노원구, 대구 중구, 동구, 대전 동구, 고양시)
ㆍ 시범사업에 참여하는 환자는 의원 또는 지역 내 건강동행센터로 의뢰되어 서비스를 받음
ㆍ 서비스 내용: 의사의 처방에 따른 추가적인 교육상담 서비스 제공(연계 서비스 포함), 개인별 건강생활 계획 수립 및 관리, 금연, 식이, 운동에 대한 교육 서비스 제공
ㆍ 2015년 11월, 시범사업('14~'17년) 전반에 대한 평가지표와 평가방법 마련
ㆍ 2016년 3월, 시범사업 제2주기 재등록 사업 개시 및 관련 지침 개정
ㆍ 2016년 10월, 시범사업 개선 모형(포괄계획 및 평가) 개발 및 적용
ㆍ 2016년 12월, 지역사회 일차의료 시범사업의 건강보험 시범사업 전환 심의, 시범사업 성과평가
시범사업의 성과는 참여환자의 진료 및 상담시간의 증가, 의사에 대한 신뢰 향상, 의사-환자 관계개선, 참여 후 환자들의 복약순응도, 식사조절, 운동실천, 정기적인 의원 방문 등의 긍정적 변화와 함께 일차의료 질적 수준 개선 등으로 보고되고 있다[12, 13]. 특히, 질적 연구를 통해 효과평가를 수행한 주정민 등(2016)의 연구에서는 의사주도 교육을 통한 의사-환자 간 신뢰 강화, 건강관리에 대한 사회 심리적 요구 충족, 일대일 맞춤형 교육 형태, 차별화된 교육자료와 제공방식에 대한 만족을 성과로 제시하였는데, 이는 교육·상담 프로토콜에 따라 서비스를 제공하는 의사와 환사간의 접촉시간의 증가가 의사-환자 간 친밀한 관계가 형성되어 정서적 지지작용으로 이어진 것으로 설명하였다.
전술한 성과에도 불구하고 지역사회 일차의료시범사업은 교육상담을 위해 물리적으로 동떨어진 건강동행센터에 방문하도록 설계된 바, 지리적 접근성 문제의 한계를 극복하기 어려운 단점이 있다. 뿐만 아니라 의사가 직접 교육상담서비스를 의원에서 제공할 수 있도록 별도의 수가가 설계되어 있으나, 실제로 의료현장에서 충분한 시간과 방법으로 교육상담을 제공하기에는 구조적 한계가 많다. 또한, 지역사회 일차의료 시범사업은 의사 주도의 서비스 제공을 강조하여 설계된 한계로 인해, 초기 보건소와의 공조체계 구축이 다소 어려웠으며, 이로 인해 지역사회 자원을 활용하고 연계가 어려운 한계점이 있다.
보건복지부 ‘만성질환수가시범사업’은 고혈압ㆍ당뇨병의 지속관리체계 구축을 위하여 지속관찰과 상담에 비대면 관리 방식을 도입한 시범사업으로서 만성질환자의 자기관리 강화에 초점이 맞추어져 있다. 초기 사업의 시작은 비대면 관리를 위하여 자가측정장비를 활용하여 사업을 실시함에 따라 의료영리화나 원격의료에 대한 찬반논리에 부딪혔으나, 이후 만성질환자의 자가관리를 위하여 비대면 관리를 접목하는 것임을 의료계와의 소통을 통해 해결함으로써 사업이 2016년 9월 착수되게 되었다.
이에 사업의 시작부터 의정 TF를 구축하여 사업의 모형과 평가 등을 공동으로 진행하였다는 점과 시범사업의 이름에서 볼 수 있듯이 비대면 관리에 수가를 적용하였다는 점에서 타 사업과의 차별점이 있다. 또한, 사업대상자도 자가관리를 위한 비대면 서비스라는 점을 감안하여 고혈압ㆍ당뇨병 재진환자 환자로 국한하였으며 의료기관 당 등록환자수를 제한하는 방식으로 진행되었다는 점에서도 다른 사업과 차별성을 가진다.
ㆍ 2016년 6월, 시범사업 도입을 위한 건정심 보고
ㆍ 2016년 8월, 시범사업 참여 의료기관 모집 공고 및 설명회 개최, 기관 선정(총 1,930개 의료기관 참여신청, 최종 1,870개 기관 선정)
ㆍ 2016년 9월, 시범사업의 추진을 위한 의정 TF 구성운영
ㆍ 2017년 2월-3월, 시범사업 중간평가: 절차 게선, 서식, 간소화 등 서비스 개선
ㆍ 2017년 5월, 급여 포털 연계 등 정보시스템 고도화
ㆍ 2017년 6월, 서비스 모델 및 교육콘텐츠 개발 연구, 만성질환관리 서비스 제도개선 위원회 개최
ㆍ 2017년 7월, 간편 모바일 앱 건강 IN 개발
ㆍ 2017년 12월, 시범사업 추진현황 및 향후 계획 건정심 보고
ㆍ 2018년 1월, 만성질환관리 개선모형 추진 업무 협의
ㆍ 2018년 3월, 고혈압 당뇨환자 및 의사대상 교육자료 배포
현재, 만성질환수가시범사업은 18년 5월 현재, 전국 단위로 의원급 의료기관 1,172개소, 고혈압당뇨병 환자 48,568명 참여하고 있는데, 김희선 등(2016b, 2017)의 연구에 의하면, 우리나라 의원급 의료기관에서 수가를 기반으로 설계된 비대면 관리 전략은 지속관리에 긍정적 영향과 의사-환자 관계 개선에 도움을 주는 것으로 평가되었다.
그러나 사업 참여 후 중단의사를 밝힌 사람 중 다수(55.9%)가 자기측정과 수치전송의 어려움 등을 겪어 1-2개월내 사업을 중단한 사람들로서 사업의 실효성을 위하여 탈락자 최소화 전략마련이 필요한 것으로 분석되었다. 뿐만 아니라 지침에 근거하여 참여기간 동안 주 1회 이상 본인의 생체정보(자가모니터링)를 80%이상 완료한 사람은 20.2% 내외로 지침 준수가 현실적으로 수행되기 어렵다는 한계를 보였다. 또한, 의사나 의원이 환자가 전송한 임상수치를 확인하고 대면을 통하여 생활습관 확인을 했으나 이에 따른 구체적 교육상담 및 관리 서비스 제공에 대한 내용이 지침에 없어 통합적이고 포괄적인 만성질환관리 서비스가 제공되기에는 한계가 있었다.
우리나라는 1995년 건강증진법의 제정 이래, 2007년 국가 심뇌혈관질환 종합대책 수립, 2017년 심뇌혈관질환의 예방 및 관리에 관한 법률 제정 등 만성질환관리를 위한 법적 근거를 꾸준히 마련해 옴과 동시에 2000년 보건소 및 광역자치단체 중심의 만성질환관리사업을 시작으로 현재까지 국가적 수준의 만성질환관리를 위해 노력해 왔다. 이에 여러 연구들에서 시범사업을 통한 성과로 만성질환자들의 지속치료율 향상과 일차의료기관 이용률 증가, 교육을 통한 건강행태 개선 등을 보고하고 있다.
그동안 우리나라에서 시행된 국가적 만성질환관리 사업들의 성과와 한계점을 요약 정리하면 다음과 같다. 우선, 우리나라의 선구자적 만성질환관리사업인 질병관리본부의 고혈압ㆍ당뇨병 등록관리사업은 IT 기반 등록관리와 교육프로그램의 표준적 질 관리를 수행하고 비용 상환 방식으로 환자인센티브를 고려하여 시범사업 지역 내 65세 이상의 만성질환자의 80% 등록을 이끌어냄으로서 국가 만성질환관리사업의 초석이 된 것을 주요한 성과로 들 수 있다. 그러나 만성질환관리를 견인할 지불제도와 인센티브 제도가 미흡했고, 일차의료와 만성질환 예방관리의 공통적 전략과 인식이 부족했다는 점, 공공예산의 분절적 제공 등이 한계점으로 지적된다[20].
다음으로 지역사회 일차의료 시범사업은 정부가 일차의료 중심의 만성질환관리를 위해 시작한 것임에 따라 의사의 진료시간 증가, 의사-신뢰도 향상, 일차의료 질 개선 등의 성과를 비롯하여 기존 질병관리본부의 고혈압・당뇨병 등록관리사업에서 한계점으로 지적된 일차의료기관과의 연계 및 환자 중심의 의료-교육상담 서비스의 연계 제공을 실현한 것 또한 주요 성과 중 하나이다. 다만 교육상담 서비스 제공에 있어서 접근성의 문제는 한계점으로 평가되고 있다. 뿐만 아니라 일차의료기관 중심의 서비스 설계를 강조함에 따라 지역사회의 다양한 교육상담 서비스를 위한 자원연계에 취약하다는 점이 한계로 보여진다[13].
끝으로 만성질환 수가 시범사업의 경우 교육상담 서비스의 접근성 문제를 개선하고 65세 미만 대상자들에 대한 서비스 제공을 용이하게 하기 위하여 IT를 활용한 접근전략을 시도한 것이 특징이고, 특히 접목된 IT기술에 대해 수가제도를 연동하여 설계했다는 것이 주요 장점이라고 할 수 있다. 다만 사업모형이 횟수 등의 실적을 준수하여야만 수가를 보상받는 방식으로 설계됨에 따라 IT기술에 비적응하거나 거부감이 있는 환자가 중도 탈락하는 일이 발생되었고, 지침의 준수율이 저조한 한계점 또한 노출되어 환자관리전략으로써 더욱 근거기반 전략마련의 필요성이 제기되고 있다.
최근 정부는 ‘일차의료 만성질환관리 추진단’을 발족하면서, 동네의원 중심의 포괄적 만성질환관리 통합모형을 관계 기관과 협력하여 정책개발을 추진하겠다는 의지를 표명하고, 기존의 일차의료 역량강화를 통한 만성질환관리 시범사업의 장점을 살린 서비스 표준모형 초안을 제시한 바 있다. 아마도 이러한 정부의 의지 표명은 시범사업들의 경험들을 바탕으로 밝혀진 사업들의 한계점을 극복하고 강점을 극대화할 수 있는 모형 설계로서 성과를 극대화하기 위함일 것이다.
최근 정부가 제시한 서비스 표준모형(안)은 환자등록, 케어플랜(+상담), 환자관리(코디네이팅), 교육·상담(+의뢰), 추적관리(점검 및 조정), 평가의 6가지 서비스 단계로 구성되었다. 이는 구체적으로 지역사회 일차의료 시범사업의 일차의료 중심의 서비스(케어플랜, 추적관리, 평가 등)와 질병관리본부의 고혈압ㆍ당뇨병 등록관리사업의 교육상담 등을 구조화하고 만성질환관리 수가 시범사업의 환자추적관리 서비스 등을 통합하는 것으로 기존사업에 비해 케어 플랜 강화(케어플랜 수립 시 스케쥴 및 심층상담), 케어 코디네이터 도입(환자 수요 및 중증도를 평가한 프로그램 코디네이션), 다양한 교육상담 도입적용 등이 새롭게 제안 및 보완된 것으로 볼 수 있다. 다시 말해 이러한 통합모형은 만성질환관리에 있어서 동네의원이 중심이 되어 근거에 입각한 환자관리를 통해 치료의 일관성을 높이고, 케어 코디네이터 역할을 제도화함으로써 환자 중심의 질환과 관련된 모든 건강문제를 포괄적으로 관리하겠다는 의지이다.
다만 이러한 다양한 정부의 노력에도 불구하고 국가차원의 일차의료를 활용한 만성질환관리는 과학적 지식을 일차의료 현장에 적용 가능한 효과적인 정책수단을 개발하는 과정이기 때문에 다양한 장애요인에 직면할 수 있다. 이러한 장애요인들은 크게 환자요인, 공급자요인, 제도적 요인으로 구분할 수 있다. 먼저 환자요인에는 의사에 대한 신뢰 부족, 치료과정에 대한 이해 부족, 편익 대비 치료에 대한 비용과 부작용 우려, 의약품에 대한 지불능력 등이 있다. 다음으로 공급자요인으로는 상담시간 부족, 시스템 지원 미비, 교육상담에 대한 인센티브 부재, 상담기술 부족 등이 있다. 끝으로 제도적 요인으로는 높은 본인부담, 치료관리 개선을 위한 정책 부재, 환자교육을 위한 인력부족, 장애요인을 해결하지 못하는 시스템 부족 등이 있다[21]3) 따라서 일차의료를 활용한 국가차원의 만성질환관리정책의 성공적 추진을 위해서는 전술한 장애요인들에 대해 필수적으로 심도 있는 고민이 필요할 것이다.
지난 2012년 경제협력개발기구(OECD)는 우리나라의 의료 질 향상을 위해 기존의 단독 개원의원 형태에서 탈피하여 진단 및 치료는 물론 건강증진에 이르기까지 포괄적 질병관리가 가능하도록 일차의료의 강화를 권고하고, 특히 이러한 서비스 제공체계로의 전환을 위해 제도적 지원 마련의 필요성을 제안하였다. 즉, 이제는 우리나라 또한 일차의료를 강화하기 위해 지속적인 정책과 제도의 마련이 필요한 시점이라고 판단된다. 이를 위해서는 우리보다 앞서 일차의료를 활용하여 질병관리프로그램을 도입하고 있는 여러 선도국들의 사례처럼 일차의료를 강화함은 물론, 더 나아가 일차의료 의사에 대해 치료의 일관성을 유지하고 다학제적 서비스에 유리한 임상적 근거를 둔 실행지침서의 제공과 현장 적용성을 높일 수 있는 다양한 지원 방안 마련이 필요하다. 또한 고혈압, 당뇨병에만 국한하지 않고 점진적으로 만성질환관리 대상 질환을 확대 적용을 고려해야 할 필요가 있을 것이다.
최근 PCPCC에서 발표한 보고서(2017)에 따르면, 지난 10여년 간 미국에서는 오바마케어의 일환으로 추진된 PCMH의 효과로 자가 관리 능력 향상과 외래민감성 질환으로 인한 병원 입원율과 응급실 방문횟수에 있어 각 21%, 15% 감소시켰고, 전체 의료비용을 절감시켰으며, 이는 복합적인 상태의 환자들에 있어 더욱 긍정적인 결과를 보여주고 있다고 보고하였다. 이러한 결과는 최근 우리나라 정부가 발표한 통합모형 성과에 기대감을 가지게 만든다. 이에 일차의료의 만성질환관리 강화를 위한 정책수립과 실행을 위하여 여러 다양한 시범사업의 결과를 모니터링하고 이를 위한 근거를 집적하여 다시 정책개발로 이어지는 선순환 고리가 중요하므로 이에 만성질환 관리 등 관련 사업의 추진과 동시에 평가 수행체계를 함께 고려하고, 객관적인 평가 지표를 확립하여 주기적으로 평가하되, 평가 결과를 투명하게 공개함으로써 사업의 질을 제고해야 할 필요가 있을 것이다.
표 1.
우리나라 국가수준 만성질환관리 사업 비교
출처 : 김희선 등. 지역사회 일차의료 시범사업 2차 평가연구. 보건복지부, 한국보건의료연구원. 20172)
표 2.
국내 만성질환관리사업 평가 비교
| 문헌 | 사업명 | 연구목적 | 연구방법 | 평가영역 및 지표 | 평가결과(성과) | |
|---|---|---|---|---|---|---|
| 감신 등(2008) | 대구광역시 심뇌혈관질환 고위험군 등록관리 시범 사업 | - 등록관리가 고혈압 및 당뇨병환자의 질병관리 수준에 미치는 영향 파악 | -시범사업에 등록한 65세 이상 고혈압, 당뇨병 환자 《07.9월~' 08.8월) |
- 건강보험심 사평가원 자료 및 등록관리환자 전산등록자료분석 -설문조사 |
-운영실태: 시범사업 참여 요양기관 수, 총 등록환자 실인원 등 -치료 및 진료실태: 진료건수, 1인 당 처방일수, 외래방문횟수, 약국 투약일수, 참여의료기관 월평균 진료건수 등 -만족도/의견조사: 시범사업 준비 과정, 시범사업 내용 및 운영, 시범사업 효과 등 |
-참여환자군) 약국투약일수 유의하게 증가(평균 224일->234일 증가) -참여의료기관) 참여 후 고혈압, 당뇨병 진료건수는 유의하게 증가 -참여군이 미참여군에 비해 치료 순응도(약 복용을 잊은 경험, 약 복용 시간대에 대한 무관심한 경험, 상태 호전시 약을 미복용한 경험 등)에서 좋은 결과를 보임 |
| 이원영 등(2010) | 광명시 심뇌혈관질환 고위험군 등록관리 시범 사업 | - 사업의 모니터링 및 단기 효과 평가 |
- 시범사업에 등록한 고혈압, 당뇨병 환자(‘09.7월~’10.4월) - 대조군ㆍ인근지역(광명, 시흥) 선정 |
- 등록관리 환자 전산 등록자료 및 증례기록지 분석 -설문조사 |
- 모니터링 지표: 지속치료율(방문 횟수변화), 혈압/혈당조절률, 투약순응도, 의료이용 행태(교육 경험 등의 변화 등) 등 - 효과 지표: 투약순응도, 임상적 특성(혈압/혈당 조절률, BMI 평균 차이), 의료이용행태(방문횟수 비율차이), 합병증 조기 검사율, life style(흡연,음주,운동 및 영양 개선율 등) - 만족도/의견 조사: 시범사업 준비 과정, 시범사업 운영 및 이용, 시범사업의 효과 등 |
- 등록 전, 후 혈압조절률은 다소 좋아졌으나, 혈당조절률은 차이 없음 - 등록 전, 후 당뇨병환자의 자기관리실천율 변화 없음 - 참여 의사, 약사, 등록환자 만족도) 사업 6개월 후, 12개월 후 모두 높음 - 개입효과 중 지속치료율 향상에 있어 의사, 약사, 환자 모두 등록전보다 높아졌다는 응답이 많음 - 등록/전화상담 관리 프로그램의 단기효과에 대해 대조군과 비교하였을 때, 광명시가 대조군(군포, 시흥시)에 비해 참여 환자의 방문 횟수 유의하게 증가 - 투약순응도 및 혈압/혈당조절률 등의 지표는 유의한 차이가 없었음 |
| 임준 등(2012) | 인천광역시 의원기반 만성질환 예방 관리 사업 |
- 사업 참여 환자의 자가 관리 현황 파악 - 사업 참여 및 미참여 환자의 의료이용 행태 차이 파악 - 신규 사업 참여 환자의 자가 관리 차이 파악 - 사업의 비용 대비 편익 파악 |
- 인천 9개 지역 고혈압,당뇨병 유병자 중 만성질환예방관리사업 참여 환자 및 미참여 환자 - 인천 9개 지역 참여 의료기관에서 최근 3개월 이내 신규진단 받은 자 |
- 건강보험공단자료 및 등록관리 환자 전산 등록자료 분석 - 신체검진자료 분석-설문조사 |
-생활습관력: 금연실천율/금주실천율 등 - 신체계측: BMI, 혈압 수치 변화 등 -혈액검사: 혈당, 총콜레스테롤 수치 변화 등 -만성질환지식평가: 만성질환관리 지식 점수 변화 -치료순응도: 지속치료율 -의료이용: 외래방문일수, 입원일 수 등 -의료비: 외래/입원 진료비 |
- 기존 참여 대상_건상생활실천율 (흡연, 운동)) 등록군이 비등록군에 비해 유의하게 놓았음. - 기존 참여 대상_혈압) 등록군이 비등록군에 비해 상대적으로 낮았음 - 신환자 대상) 건강생활실천율 및 혈압, 혈당 수치는 등록여부에 유의한 차이를 보이지 않음 -4개월 추적 관찰 결과) ㆍ 혈중 콜레스테롤 및 중성지방 농도) 등록군이 비등록군에 비해 통계적으로 유의하게 더 많이 감소 ㆍ 투약일수) 등록군이 비등록군에 비해 증가함 - 경제성 평가) 인구기여위험도를 6.5%로 가정할 경우, 총편익 대비 총편익 비는 약 2.64%로 추정 |
| 윤석준 등(2013) | 대구광역시 고혈압, 당뇨병 등록관리 사업 | - 시범사업의 효과평가 | - 시범사업에 등록한 고혈압, 당뇨병 환자 | - 건강보험공단 자료 및 등록관리 환자 전산 등록자료 분석 |
- 의료이용행태: 의료기관 지속이용률, 지속치료율(MPR) 등) - 의료비: 일인당 외래/입원/약국 조제비용 - 건강결과: 혈압/혈당 조절률, 합병증 발생률 등 - 건강생활실천율: 절주실천율/금연실천율 |
- 의료이용행태: 연간 일인당 외래 방문횟수, 지속치료율 및 일차의료기관이용이 대조군에 비해 참여군이 통계적으로 유의하게 높음 - 의료비: 연간 일인당 외래치료비용 및 약국조제비용이 대조군에 비해 참여군이 통계적으로 유의하게 높음 - 건강수준: 혈압 조절률은 개선되었으나, 혈당조절률은 대조군과 유의한 차이를 보이지 않음 - 건강행태: 건강생활실천율(음주, 흡연)은 대조군과 유의한 차이를 보이지 않음 |
| 김희선 등(2016) | 지역사회 일차의료 시범사업 | - 시범사업의 평가(3, 6개월) |
- 시범사업 참여 환자 및 의료기관 대상(‘14.11월~’15.10월) - 의원/지역/전국 내 대조군 선정 |
- 환자/제공자 경험조사 - 시범사업 DB 분석 - 국민건강보험공단 자료 연계 분석 |
-실적/운영지표: 참여율, 교육경험률 등 - 건강생활실천: 관련 지식, 자가관리 도움, 수치인지, 금연, 식생활, 신체활동 등 -임상수치: 혈압/혈당조절률 등 - 의료이용행태: 진료상담행태(진료 상담시간 등), 지속이용률, 종별 이용률, 외래/내원/입원일수 등 -의사-환자 신뢰변화 - 치료지속성: 투약순응도(설문/MPR) -추적/사후관리: 합병증 검사율 |
- 환자 경험조사: 건강관리 개선(생활습관 개선 중요성 인지, 관리 동기), 만족도(의사 신뢰, 이해도, 종합적 평가 및 상담 등)에서 높게 나타남 - 의사 경험조사: 진료 행태 변화(생활습관 개선 독려, 환자와 신뢰도 향상/관계개선에 도움을 준다는 항목)의 점수가 높았음 - 경험조사_전후) 건강생활(흡연, 음주, 운동)과, 임상수치(혈압/혈당/콜레스테롤)에서 긍정적인 효과를 보임(통계적 유의미함) - 진료시간변화) 환자 1인당 평균 약 5분 증가, 진료서비스 만족도 높음 - 혈압조절률) 고혈압환자는 3개월, 6개월 후에, 당뇨병환자는 6개월 후 유의하게 조절되는 양상(DB 분석) - 참여군이 전국 내 대조군에 비해 투약순응도, 요양기관이용횟수, 외래방문일수에서 유의미한 차이를 보임(DID 분석) |
| 김희선 등(2017) | 지역사회 일차의료 시범사업 | - 시범사업의 평가(12개월) |
- 시범사업 참여 환자 및 의료기관 대상(‘14.11월~’15.10월) - 의원/지역/전국 내 대조군 선정 |
- 환자/제공자 경험조사 - 시범사업 DB 분석 - 국민건강보험공단 자료 연계 분석 |
- 실적/운영지표: 참여율, 교육경험률 등 -추적/사후관리: 합병증 검사율 - 건강생활실천: 관련 지식, 자가관리 도움, 수치인지, 금연, 식생활, 신체활동 등 -임상수치: 혈압/혈당조절률 등 - 의료이용행태: 투약순응도, 요양기관이용, 비용 등 -의사-환자 신뢰변화 -일차의료 질 향상 |
- 건강행태, 생활습관 개선, 의사환자 관계, 주로 이용하는 의료기관의 질적 수준) 참여군이 대조군에 비해 높게 나타남 - 혈압조절률) 고혈압환자에서 유의미하게 높아짐 - 투약순응도) 참여군이 비참여군에 비해 유의하게 증가 - 요양기관이용횟수) 참여군이 비참여군에 비해 유의하게 증가 *1차/3차 의료기관의 경우 - 비용) 참여군이 대조군에 비해 감소 - 일차의료 질) 조정성 항목이 개선 된 것으로 나타남 |
| 김희선 등(2017) | 만성질환 관리 시범사업 | 시범사업의 평가(3, 6개월) |
- 시범사업 참여 환자 및 의료기관 대상(‘16.9월~’17.6월) - 의원/지역/전국 내 대조군 선정 |
- 초점집단면접조사/만족도조사 - 시범사업 DB 분석 - 국민건강보험공단 자료 연계 분석 |
-서비스 제공 프로세스 분석 - 실적(사업순응도): 서비스 이행률/시행률 등 -임상수치: 혈압/혈당조절률 - 건강행태: 복약순응군 비율 변화, 생활습관개선 행동단계 변화 - 참여군과 비참여군 특성 비교: 의료이용행태, 건강검진 건강행태 |
- 만족도) 참여 환자 및 제공자 모두 높게 나타남 - 혈압/혈당 주기적 측정, 생활습관 개선, 정확한 약복용에 많이 도움이 된 것으로 나타남 - 혈압조절률) 고혈압환자에서 6개월 후 유의미하게 높아짐 - 혈당조절률, 공복혈당) 당뇨병환자에서 6개월 후 유의미하게 높아짐 - 지속관리율) 자가모니터링+문자+전화상담군과 모니터링+문자군이 다른 환자 군보다 월등히 지속관리율이 높게 나타남 |
참고문헌
1. OECD. OECD Reviews of Health Care Quality: Korea-Raising Standards. OECD Publishing, http://dx.doi.org/10.1787/9789264173446-en.
2. 질병관리본부. 만성질환 현황과 이슈-만성질환 Factbook. 2015.
3. 국민건강영양조사. 2016.
3. 국민건강보험공단. 2013 건강보험통계연보.
4. 양 혜경, 이 동한. 지역사회 일차의료기반 고혈압 당뇨병 등록관리사업 성과 및 과제. 주간 건강과 질병. 2015;35(8):827–834.
5. 감 신. 만성질환관리사업 경험을 통해서 본 주치의 제도의 조건. 건강정책웹진 2010년 3월호(제8호). 건강정책웹진 2010년 3월호(제8호). 건강정책포럼/비판과 대안을 위한 건강정책학회. URL:. http://hpforum.or.kr/?z=bbs.nboard01&zz=view&bseq=1385&cseq=0&pn=2&stype=&sstr=&soption=&cate=.
6. 이 원영. 명시 심뇌혈관질환 고위험군 등록관리 시범사업 2차년도 효과평가. 질병관리본부 학술연구용역 보고서. 2010.
7. 조 민우. 일차의료를 기반으로 하는 새로운 만성질환관리사업의 방향. 의료정책포럼. 2014;12(1):36–41.
8. 질병관리본부. 2017년 고혈압당뇨병 등록관리사업 표준 실무지침. 2017;pp 35–36.
9. 조 정진. 지역사회 일차의료 시범사업 현황과 정책적 함의. 의료정책포럼. 2015;13(1):53–59.
10. 한국보건의료연구원. 일차의료발전정책근거지원단(TF) 운영성과집. 2018;10;pp 12.
11. 김 희선, et al. 지역사회 일차의료 시범사업 1차 평가연구. 보건복지부, 한국보건의료연구원, 2016a.
12. 김 희선, et al. 지역사회 일차의료 시범사업 2차 평가연구. 보건복지부, 한국보건의료연구원, 2017.
13. 주 정민, 조 정진, 권 용진, 이 유림, 신 동욱. 일차의료기관 이용자들의 지역사회 일차의료 시범사업 만족도 및 효과 질적연구. 대한의사협회지. 2017;60(2):173–182.
14. 김 희선, et al. 만성질환관리시범사업 평가 기초연구. 보건복지부, 한국보건의료연구원, 2016b.
15. 김 희선, et al. 만성질환관리 시범사업 평가연구. 보건복지부, 한국보건의료연구원, 2017.
16. 보건복지부. 만성질환관리 시범사업 업무매뉴얼. 2016.
17. 임 준, 고 광필, 한 은아, 정 원, 박 미주, 한 진옥. 고혈압, 당뇨병 환자를 대상으로 한 의원기반 만성질환등록관리사업의 효과평가. 한국건강증진개발원, 2012.
18. 윤 석준, 이 희영, 김 영애, 정 재훈, 이 요한, 김 동우, 서 혜영. 고혈압·당뇨병의 효율적 관리모형개발. 질병관리본부, 2013.
19. 정 영호, 고 숙자, 김 은주. 효과적인 만성질환 관리방안 연구. 한국보건사회연구원, 2013.
20. 이 경수. 만성질환관리를 위한 통합적 모형-한국의 만성질환관리모형 설계를 위한 제안. 제1차 만성질환관리포럼 발표자표. 2013.
21. Yalda J, Emilia D, Andrew B, Paul G. The Impact of Primary Care Practice Transformation on Cost, Quality, and Utilization. A Systematic Review of Research published in 2016.(Annual Review of Evidence 2016-2017). Patient-Centered Primary Care Collaborative and the Robert Graham Center, 2017.
- Related articles in PHA
-
Evaluation of the integrated care policy: performance and future directions2022 December;6(1)