법무부 보건의료체계 고찰:병렬 혹은 소외된 공중보건 분야
Health Care Systems of the Ministry of Justice in Korea: A Part of Public Health Paralleled or Neglected
Article information
Trans Abstract
Purpose
It would like to systematically analyze the health care systems of the Ministry of Justice and its affiliated institutions in Korea, and propose policy issues and improvements in terms of public health.
Methods
Kleczkowski’s model(1984) for national health system infrastructures was applied. Each element was created from literatures and published materials.
Results
By law, standardized medical facilities with medical staff are set up in all prisons, juvenile reformatories, institute of forensic psychiatry, immigration processing and reception centers. Institutions are under the control by the central headquarters, and located throughout the country. Each clinic is organized as a medical department and has been developed into a unique system. Delivery of health care for inmates includes local community infrastructure, and moreover it has been applied telemedicine more than 10 years. Patients with specific infectious diseases (tuberculosis, leprosy) and mental disease may also be transferred to designated facilities within the system.
Medical law and the law for inmates’ treatment compose the fundamentals of the health care systems of the Ministry of Justice. Major decision-making process is independent from the Ministry of Health and Welfare. On the other hand, most of expenses of health care services including external medical treatment are expended from national finance.
Conclusions
Although health care of the Ministry of Justice is a part of public health, it has been understood as a simple medical service in the Korean system. It seems like to be neglected from the mainstream of public health, considering the infrastructure scale and history. In the future, it needs more collaboration between ‘health’ and ‘justice’ with long-term perspectives and proper approach to public health planning. The more the systems improve, the more the human rights promote.
서론
대한민국 법무부는 검찰, 행형, 인권옹호, 출입국관리와 그 밖의 법무에 관한 사무를 관장한다1). 조직은 크게 본부, 외청인 검찰청, 소속기관으로 구분되며, 소속기관에는 교정기관, 보호관찰·소년보호기관(이하 보호기관), 출입국관리기관, 법무연수원 등이 있다2). 법무행정은 법질서 유지를 위한 법집행, 인권, 법무서비스 제공 등 사회적 약자를 위한 법치주의 실현의 실천적 국가작용이므로, 현대국가에서 법무부는 통상 큰 권력을 갖는 주요행정부처로 인지된다.
이러한 법무부의 역할수행 및 최소한의 형사정책 과정에서 발생하는 구금 및 보호는 필연적이며, 수용자들의 건강수요 발생이 곧 법령3)에 의거한 법무부 보건의료 관련체계 마련의 근거가 된다. 하지만 우리나라 법무부의 역사나 규모에비해 내부 보건의료체계에 대한 연구는 크게 부족한 실정으로, 총괄부서나 전문가 역시 부재한 상태이다. 과거 간헐적으로 수행된 연구들은 주로 교정의료(교도소 및 구치소)에 한정되었거나[1-3], 국가인권위원회의 실태조사[4] 및 정책토론회[5, 6] 수준에 그치고 있어 법무부 보건의료체계 전반을 다루는 총체적 관점의 연구는 아직까지 찾아보기 어렵다.
본 연구에서는 대한민국 법무부와 소속기관의 보건의료를 통칭하여 ‘법무보건의료’로 명명하고, 상기 문제의식을 토대로 ‘법무보건의료체계’ 전반에 대해 파악하는 한편, 소속기관별 공중보건학적 특성을 바탕으로 법무보건의료 발전을 위한 주요사항들을 크게 제안해 보고자 한다<표 1>.
연구방법
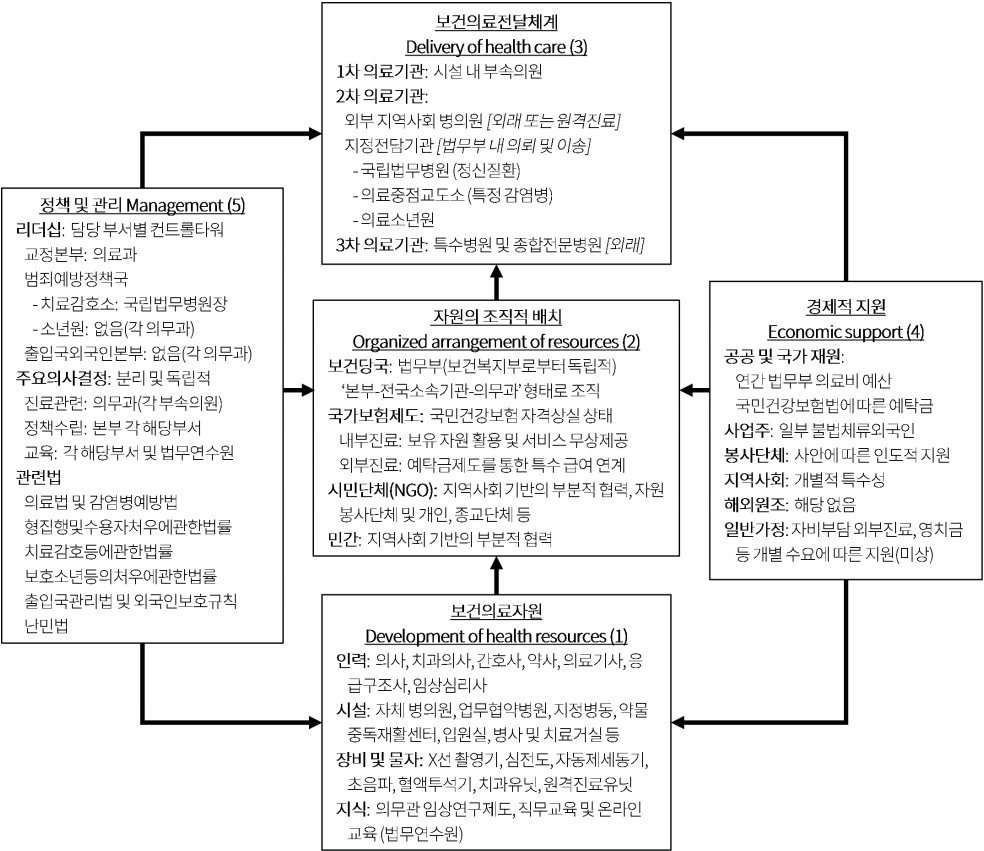
법무부 및 소속기관의 보건의료체계에 대해 파악하기 위해 Kleczkowski 등[7,]의 국가보건의료체계 모델을 적용하였다. 이 모델은 국가수준의 보건의료체계를 개념화하기 위해 구상된 초기 프레임워크 모델의 하나로, 국가보건의료체계 하부구조를 다음의 다섯 가지 주요 구성요소로 구분한다: (1)보건의료 자원개발, (2)보건의료자원의 조직적 배치, (3)보건의료 전달체계, (4)경제적 지원, (5)보건의료정책 및 관리. 이는 Evans[8,]의 보건의료 행위자 요소 네 가지4)에 자원개발과 관리 요소를 추가한 것으로, 이후 ‘투입-과정-산출’의 체계이론에 근거한 Roemer[9, 10]모델로 발전된다.
앞서 손명세[1]는 발전된 Roemer 모델을 적용하여 교정시설 수용자의 보건의료체계를 파악한 바 있고, 이미진 등[11]은 Kleczkowski 모델을 통해 북한 보건의료체계를 분석하였다. 이후에도 다양한 보건의료체계 모델이 제안되고 채택되었지만[12], 한 국가의 법무보건의료체계 하부구조의 단면 파악에는 해당 모델 사용이 큰 무리가 없다고 보았다. 각 구성요소별 하위항목 데이터는 출판된 문헌 및 주요 국가통계자료를 참고하였다. <그림 1>
연구결과
법무부 소속기관 중 의무직6)이 직제에 포함되어 있는 기관은 크게 교정기관, 보호기관, 출입국관리기관으로 분류할 수 있다7). 보다 구체적으로는 교도소, 소년원, 치료감호소, 외국인보호소가 해당되며, 전국 각 시설 내에 부설된 의료기관에 보건의료 관련인력이 상근하면서 공무원 의사인 의무관을 중심으로 환자진료 등 관련 보건의료업무를 수행한다8).
이러한 소속기관을 중심으로 국내 법무보건의료체계 전반에 대해 파악한 결과는 다음과 같다.
1. 법무보건의료 자원
1) 인력
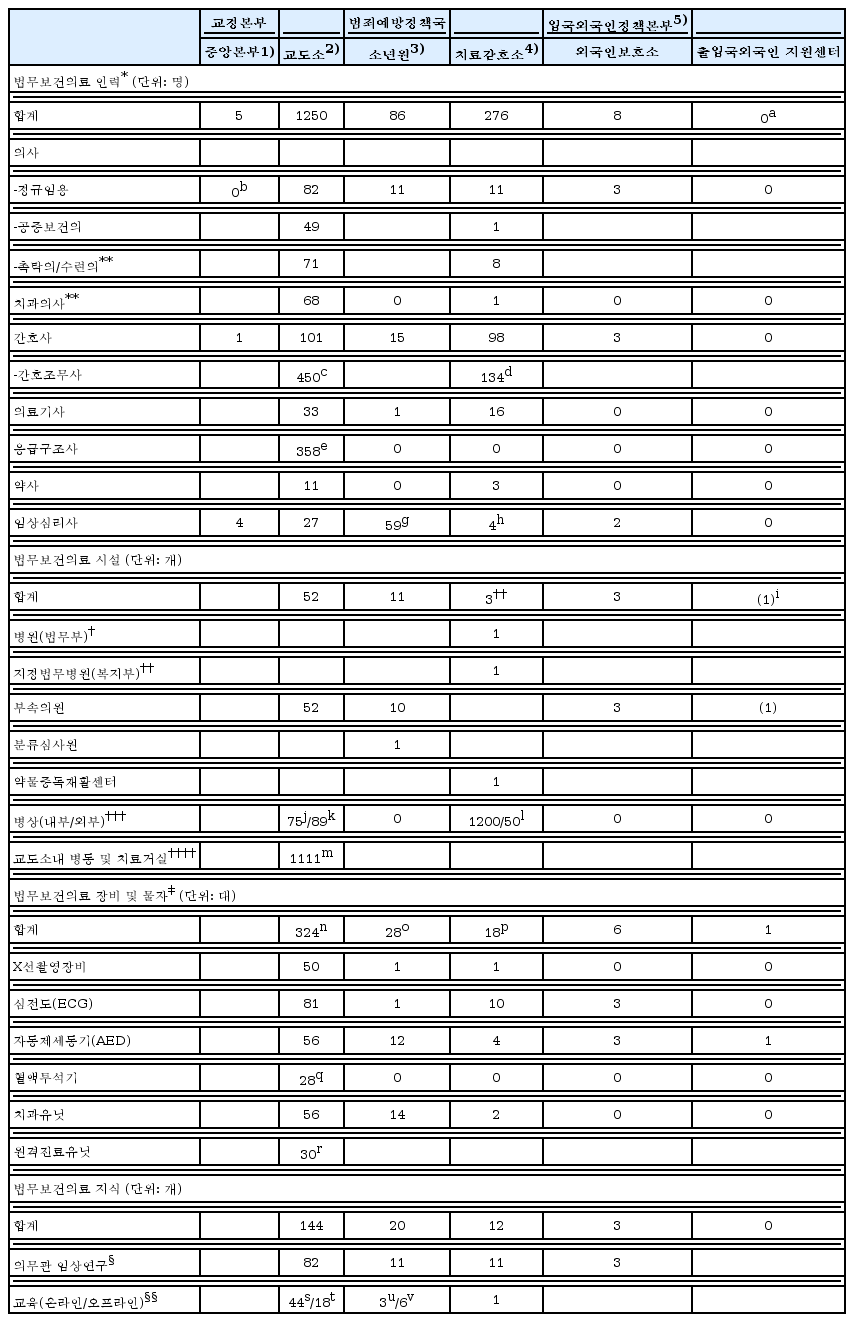
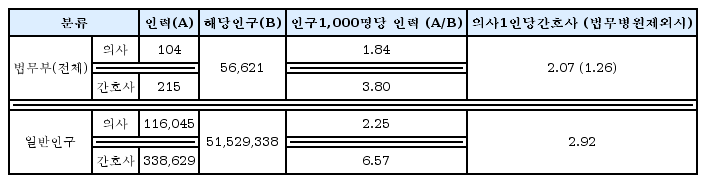
법무보건의료 인력은 「보건의료기본법」제3조 및 관련법이 정한 ‘보건의료인’에 준하여 파악할 수 있다. 법무부에는 이 가운데 의사·치과의사·간호사·간호조무사(의료법), 의료기사(의료기사법), 응급구조사(응급의료법), 약사(약사법), 위생사(위생사법), 조리사·영양사(식품위생법), 정신건강전문요원 중 임상심리사(정신보건법) 인력이 총 1,600여 명 소속되어 있다[13].
일부 촉탁의·자문의를 제외한 이들 인력자원은 모두 공무원으로, 의료법과 각 관련법에서 정한 기준에 따라 업무를 수행한다. 진료업무는 정식 공무원 의사인 100여 명의 의무관 중심으로 이루어지며, 별도 정책에 따라 교정공무원 중에 간호조무사 및 응급구조사 유자격자가 포함된 것이 특징이다. 임상심리사는 수용자들의 심리치료·상담 업무에 활용된다.
법무부 내 보건의료 인력은 일반사회에 비해 다소 부족해 보이는데, 2015년 기준 법무부 전체 수용인원1,000명 당 의사는 1.8명, 간호사는 3.8명으로 같은 해 보건복지통계연보의 일반인구 1,000명 당 의사 2.3명, 간호사 6.6명과 비교된다9). 통상 일반인구보다 높은 법무부 소속기관의 보건의료수요를 고려하면[1, 2, 15, 16], 실제 부족한 의료인력은 외부진료협약 및 촉탁의제도, 자원봉사, 원격진료, 교정공무원의 간호조무사 유자격자 양성 등의 정책을 통해 보완하고 있는 것으로 보인다.
2) 시설
법무부 소속기관의 병원급 보건의료시설에는 특수병원인 국립법무병원, 지정법무병원(사법병동)과, 의원급 시설의 각 지방 소속기관 산하 부속의원이 있다. 이밖에도 약물중독재활센터, 인성치료재활센터, 소년분류심사원이 별도기관으로 설치되어 있고, 특수질환 수용자를 전담하는 의료중점교도소(혈액투석, 폐결핵, 정신질환, 한센병 등)가 지정되어 있다. 연구를 위한 별도시설은 없으며, 의무과·의료과 단위의 조직이 갖추어진 전체 숫자는 전국 70여 개에 이른다[13].
입원병상은 교도소·구치소와 치료감호소의 법무병원·사법병동에 존재하는데, 민간 외부병원에 지정계약된 전용병실을 포함한 병원급 입원병상은 전체 1,414개이며, 이와는 별도로 각 교정기관 내 병동·병사·치료거실이 1,111개 존재한다[2, 13, 17]. 이는 수용인구 1,000명당 입원병상 25개에 해당하는 수치로 국내 일반현황의 약 2배에 달하지만, 치료감호소를 제외하면 수용인구 1,000명당 3개 병상으로 그 수치는 일반사회의 4분의 1 수준으로 떨어진다10). 특히 교정기관의 경우 전체 수용자의 14.8%가량이 환자 수용자로 구분되어 이러한 특수공간에서 치료 내지는 관리를 받고 있는 것으로 보인다[2].
3) 장비 및 물자
법무부 소속기관 중 교정시설에 갖추어야 하는 의료장비와 비상의료용품 기준은 「형의 집행 및 수용자의 처우에 관한 법률 시행규칙」에 별표로 명시되어 있다11). 해당 리스트의 주요장비 외 의료장비 구비 여부는 소속기관별로 상이한데, 이는 의료수요에 따른 비용-효과성을 고려한 결과로 생각된다.
특수장비로는 일부 시설의 혈액투석기와 초음파, 원격진료 장비가 있으며, 외부 촉탁의나 자원봉사자 치과진료를 위한 치과유닛이 각 교도소·소년원·치료감호소 내에 설치되어 있다. 자동제세동기가 관련법에 따라 전 시설에 설치되어 있으며, 이외의 추가 검사·치료 장비가 필요한 경우에는 외부진료를 통해 해결한다. 의무전자기록(EMR) 시스템은 본부·국 단위로 개별 구축되어 해당 소속기관별로 사용되고 있다[2, 13, 17].
보건의료물자 가운데 의약품의 수급은 각 부속의원 단위로 이루어지며, 시중 일반의원과는 달리 의약분업 예외에 해당하여 의약품의 구매나 사용에 제한이 없다12). 각 소속기관에서는 연간 예산범위 내에서 필요에 따라 구매요청 후 원내처방 형태로 사용하는데, 교정기관의 경우 전체 교도소·구치소 의약품의 일괄·통합구매를 통해 비용절감 및 자원배분의 효율성을 기하고 있다. 이러한 의약품 소모량은 외부병원 진료와 함께 지속적으로 증가하여 전체 수용자 의료비 상승의 한 요인이 되고 있다[2].
4) 지식
아직 국내 법무보건의료만의 확립된 지식체계는 없는 것으로 보인다. 「의무관 임상연구비 지급규칙」에 따른 의무관 임상연구제도가 시행중이지만, 그 결과가 체계적으로 축적되고 환류되고 있는지는 확실치 않다. 의료인 대상 법무보건 의료 교육프로그램 또한 법무연수원에서 실시되는 연 1회 신규직원 직무교육이 전부이다. 그 외 보건의료 관련강좌 70여 개가 온·오프라인을 통해 실시되고 있지만, 교정공무원만을 대상으로 한 의료·간호·응급구조·심리·상담분야 교육으로 그 대상과 주제가 극히 제한되어 있다13).
법무보건의료는 그 특성상 기본적 진료·보건의료 지식 외에도, 법무행정서비스의 대상이자 수용자인 환자를 둘러싼 인권·법·제도 지식, 특수의료지식(교정의료, 이주민의료, 법의학, 범죄심리학), 생명의료윤리지식 등 다각적이고 철학적인 지식의 제공이 추가로 필요한 분야이다. 과거 구금시설 공중보건의사협의회에서 번역한 <<WHO 구금시설 건강권 보장을 위한 지침서>14)가 출판되어 일선 현장에 제공되기도 하였으나[6, 19], 이후 이러한 법무보건의료지식의 취합이나 학문적 축적이 이뤄진 가시적 성과사례는 없었던 것으로 보인다. 현재 각 소속기관별로 의료위원 등이 위촉되어 활동하고 있고, 최근에는 교정기관 의무관을 중심으로 이른바 ‘법무의료학회’ 구성 노력도 있었지만, 법무보건의료 관련지식은 아직 각 현장의 개인 역량에 전적으로 의존하고 있는 것이 현실이다.
이상의 법무보건의료 자원을 종합하여 다음 표에 정리하였다<표 2>.
2. 법무보건의료 자원의 조직적 배치
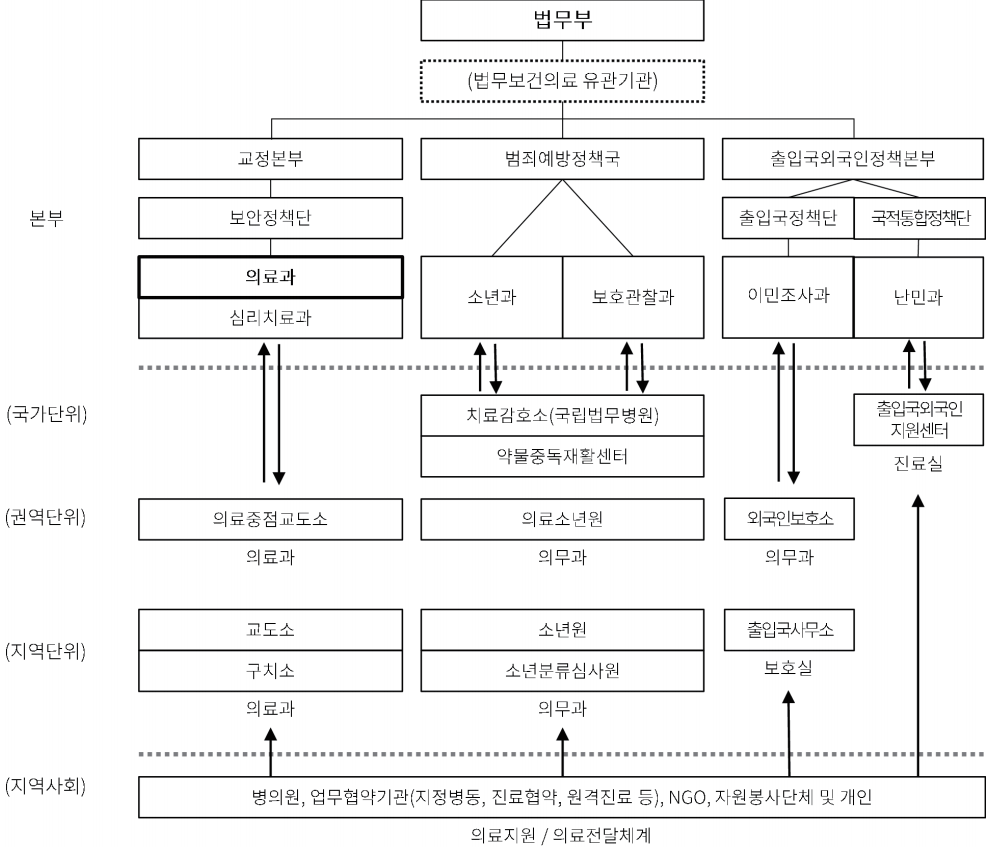
법무보건의료 기관과 주요시설은 통상의 인구지리학적 기준에 따라 전국에 분포하며, 법률과 법령15)에 따른 별도 병원 조직을 갖거나(치료감호소), 중앙 정책부서와 지방 소속기관을 연결하는 ‘본부-소속기관-의무과’(또는 사업국-사업소-의료과) 형태로 조직된다<그림 2>.
국내 교정기관 분포현황 (교정본부 홈페이지 게시자료 http://corrections.go.kr)
기본적으로는 법무보건의료 정책 및 관리를 담당하는 본부 조직이 있고, 국가단위로 존재하는 법무부 산하 특수병원 및 센터, 권역단위로 존재하는 의료전담지정시설, 광역시나 도 단위로 존재하는 각 소속기관이 유기적으로 구성되어 있으며, 최종적으로는 각 소속기관 내에 설치된 부속의원 및 의료과·의무과를 중심으로 보건의료서비스가 제공된다.
또한 법무부 각 소속기관 인근에 존재하는 지역사회 보건의료체계가 큰 틀에서 법무보건의료자원으로 함께 활용되고 있다. 이는 시설별 필요와 지역사회의 특성에 따라 자연스레 조직되고 발전해 온 것으로 보인다16)<그림 3>.
3. 법무보건의료서비스의 제공
보건의료전달체계는 기본적으로 의료관리의 측면에서 이해된다. 법무보건의료 전달체계 역시 전체 비용을 감소시키고 수용자들의 보건의료서비스 수요와 공급을 적절한 수준에서 일치시켜 그 효율을 극대화하고자 하는 것이다. 보다 거시적인 관점에서는 수용자들의 건강증진을 개인의 교정 뿐 아니라 일반사회의 공공이익과 합치시켜 단순한 진료수준 이상의 건강관리체계를 확립하고자 하는 것으로 이해되어야 한다[3].
현재 법무부에서 제공되는 보건의료서비스는 각 시설 단위의 1차 진료 이후 외부진료 제도를 통해 지역사회 기반의 2차, 3차 진료체계를 통해 제공된다. 시설 내 1차 진료의 접근성은 나쁘지 않으나 기본적으로 한두 단계의 내부 진료신청 제도를 통해 이루어지며, 특히 응급하거나 전문적·장기적 치료가 필요한 경우 다음 단계의 진료로 넘어가는 과정에 대한 기능적 보완이 필요하다[1, 3]. 확인된 일부 감염병 환자나 정신질환자는 법무부 내 지정시설로도 의뢰되며(의료중점교도소, 의료소년원, 치료감호소 등)17), 인근 협력병원과 교정기관 간 원격진료가 시범사업 형태로 10년 이상 실시되고 있다[13, 28]. 이렇듯 법무보건의료 전달체계는 각 기관별로 독특하게 발전된 내부 의료전달체계가 큰 틀에서 지역사회기반의 보건의료전달체계에 종속되어 존재한다<그림 4>.
4. 경제적 지원
법무부 내에서 이루어지는 수용자 대상의 모든 보건의료활동의 비용은 원칙적으로 국가재정(public finance)이 사용된다. 법무부 소속기관의 각 수용자들은 외국인이거나「국민건강보험법」에 따라 기본적으로 급여정지 상태이기 때문에, 일부 자비부담이 원칙인 외국인을 제외하고는 같은 법률 내에 마련된 ‘예탁금 규정’에 의해 별도 수용자 건강보험제도의 적용을 받는다. 이러한 제도에 따라 외부의료시설을 사용하는 경우에 예산 또는 수용자 부담인 본인부담금을 제외한 나머지 공단부담금이 법무부의 예탁금에서 지급된다[29].
교정기관의 경우, 2015년 의료비 연간예산은 150여억 원 이상 규모이며, 실제 집행액은 200여억 원을 상회한다[20,]. 이는 10년 전과 비교해 약 3배에 달하는 수치로, 수용인원 증감과는 무관하게 의료비 지출은 매년 증가하는 추세이다. 이는 외부병원 이용건수 및 외부진료비 증가에 기인한 것이 크며[2,], 더불어 수용자들의 건강에 대한 관심 및 욕구 증가와 소내 의료서비스에 대한 불만족이 이러한 현상을 가속화시키는 것으로 보인다18)[30]. 한편 건강보험료 납입의무가 면제된 상태에서 받게 되는 외부진료비 혜택은 일부 수용자들에게 꾀병(malingering)이나 이차적 이득에 의한 과장된 진료수요의 빌미를 제공하기도 하여 이에 대한 대책이 필요하다[1, 30]. 그 밖의 개인 영치금, 인도적 차원의 외부지원금,외국인 근로자의 산업재해 보상금이나 각종 기부금에서 지출되는 의료비 규모는 구체적 파악이 불가능하며, 교정기관 외 국립법무병원을 제외한 보호기관과 출입국기관의 의료비는 기관 분포와 수용인원 규모를 고려할 때 교정기관 연간의료비의 1~5% 규모로 추정해 볼 수 있다19)<표 3>.
5. 법무보건의료 정책 및 관리
법무부 내 보건의료정책 및 관리는 수용자 진료를 중심으로 소속기관과 각 부속의원별로 이루어진다고 볼 수 있다. 현재 법무보건의료 전체를 아우르는 컨트롤타워는 부재하며, 중앙본부 내에 별도의 관리조직 형태로 존재하는 것도 교정본부 뿐이다. 교정본부의 경우, 본부 보안정책단에 의료과 및 심리치료과가 설치되어 수용자 보건위생관리, 의약품·의료장비관리, 건강검진, 질병예방업무 등 제한적이나마 교정의료 컨트롤타워 역할을 수행하고 있는데, 이마저도 조직개편을 겪으며 2008년 이후에는 의사인력 없이 교정직 공무원으로만 운영되고 있는 실정이다[13].
범죄예방정책국 산하 소년원 및 치료감호소는 각각 중앙 본부의 소년과와 보호관찰과와 정책적으로 연결되어 있다. 출입국외국인본부 산하 외국인보호소와 출입국외국인지원센터(난민센터) 또한 중앙 본부의 출입국정책단 이민조사과, 국적통합정책단 난민과와 각각 연결되어 있지만, 비전문가에 의해 이뤄지는 이들 나머지 기관에 대한 본부 담당부서의 컨트롤타워 역할은 미미한 것으로 보인다.
이러한 법무보건의료정책의 근거가 되는 관련법은, 기본적 건강권 개념을 바탕으로 한 기관별 수용자 처우 관련법이 한 축을, 그리고 의료법·감염병예방법 등의 보건의료 관련법이 다른 한 축을 이루며, 각 수용자 처우 관련법이 보건의료 관련법을 해당 조항에 준용하는 형태이다. 이러한 법무보건의료 관련법체계는 넓게는 국제인권규약이나 헌법에 명시된 건강권·생명권까지도 직접 관계가 있으나, 좁게는 다음의 도식으로 이해할 수 있다<그림 5>.
이러한 관련법체계에 따라 법무부 내 보건의료정책 또한 주로 ‘수용자 처우 개선’을 명분으로 이루어지고 있으며, 각 중앙 본부별로 자생적 시스템으로 발전되어 의료기관 업무협약, 외부 촉탁의·의료위원 제도, 의료전담시설 지정, 원격의료 시범사업, 정신보건재활센터, 심리치료과 신설 등의 결과물로 나타나고 있다[13].
고찰
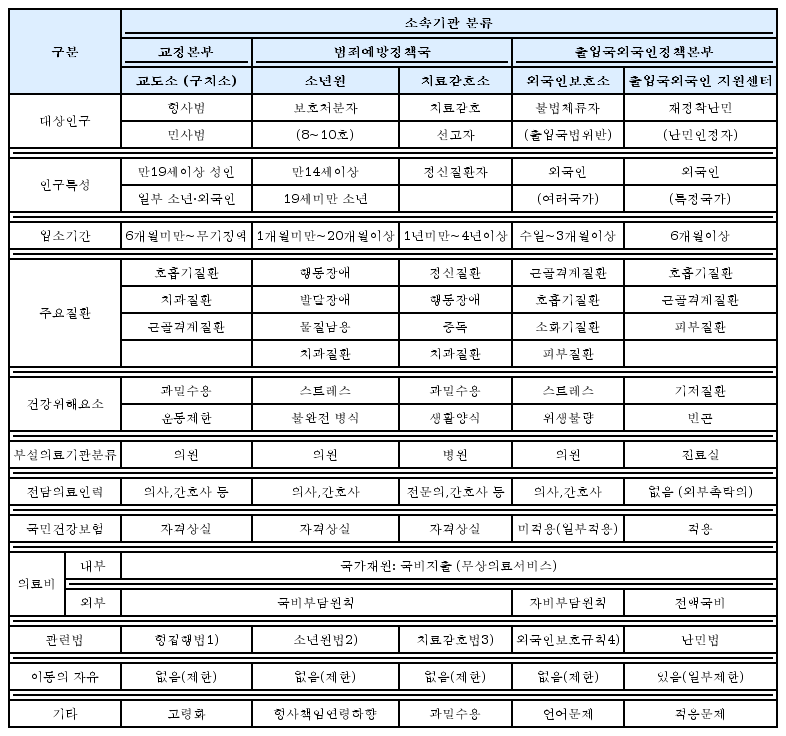
국제보건기구(WHO)는 구금시설의 보건의료를 공중보건의 한 분야로 인지하고 공공의료서비스와의 밀접한 연계를 강조한다(모스크바 선언20)))[19]. 우리나라 현행 법무보건의료 체계에서 공공의료분야와의 협력은 극히 제한적으로, 향후 이러한 가이드라인을 바탕으로 해당부처와의 논의가 이루어져야 할 것으로 보인다[21,]. 법무부 소속기관별로 구분하여 살펴본 법무보건의료의 주요 공중보건학적 속성은 다음과 같다<표 4>.
1) 법무보건의료 발전을 위한 제언
앞서 여러 연구자들이 구금시설 수용자 인권증진을 위한 의료체계 개선방안을 제안하였으며, 주요내용은 (1) 의료자원관리: 안정적 인력수급과 처우개선, 진료환경개선, 시설·장비·의약품 표준화 및 공동구매, 의료정보시스템 개선, 자원봉사자의 체계적 활용, 특수병원의 설립, (2) 조직개편: 본부 보건의료 전담조직 설치, 법무행정과 구분되는 조직체계 또는 거버넌스 구축, 확장된 의료위원회 및 학회 운영, 보건의료시설별 역할·권한·책임 조정, 시설 소규모화, (3) 의료전달체계: 시설 내 1차 보건의료의 확립, 지역사회 참여와 의료전달체계 구축, 공공의료기관·보건소 활용, 환자관리 체계화 및 주요환자 분리수용, 외부 전문병동설치 지원, 응급의료체계 확립, (4) 경제적지원: 의료예산 현실화, 시설·장비 현대화, 건강보험체계 개선, (5) 법·제도·정책: 관련법·제도 정비, 표준지침·규정마련, 특별법제정, 외부평가제도 확립, (6) 교육: 의료인 리더십 및 전문교육, 인권·건강권 교육, 구금시설 고유의 윤리문제, 수용자 건강교육프로그램 보완, 전문가 상담프로그램 강화 등이다[1-4, 17, 20].
하지만 과거의 개선책들은 주로 교도소 중심의 교정시설을 중심으로 제안되어 왔고, 인권·처우 현안이나 가까운 문제 해결에 치우쳐 미래의 법무부 조직 내 보건의료의 역할이나 구금제도 자체에 대한 철학적 고민까지 반영하지 못한 한계가 있다. 이에 아래에서는 법무보건의료 분야의 특수성을 바탕으로, 보다 미래지향적이고 포괄적인 내용의 발전안을 추가 제안하고자 한다.
첫째, 몇몇 관련법의 관련조항과 내용을 ‘진료·위생’의 좁고 낡은 프레임에서 ‘보건의료’ 프레임으로 확장하고, 이에 따른 조직과 인프라를 지원하여 적절한 책임까지 부여해야 한다. 둘째, 법무부 본부 내 보건의료 컨트롤타워는 필수적이며(예컨대 ‘법무보건과’) 여기에는 보건의료전문가가 반드시 포함되어야 한다. 전문가 임용은 개방형채용 또는 관계부처인 보건복지부 등과 협의하여 인력교류 등을 검토할 수 있다. 셋째, 각 시설별 특성을 반영하여 보건의료정책은 개별화하여야 한다. 특히 구금시설과는 그 성격이 다른 외국인보호소(출입국사무소), 출입국외국인지원센터(난민센터)의 그것은 미래 우리나라의 이민국가화나 통일시대까지도 대비하는 것이어야 한다. 넷째, 부족한 의료인력 수급을 급여 등 처우 개선에 의존하기보다는 미국식 공공보건의료인력 전담부처 설립과 같은 시스템 개선으로 해결하려는 범정부적 노력이 필요하다. 다섯째, 시설 내 부속의원 등 진료시설의 민간위탁이나 외부 촉탁의 제도 확대를 통해 진료현장의 윤리적·도덕적 갈등을 최소화하며 동시에 진료의 질을 높이는 방안이 강구되어야 한다. 이는 지역사회 의료자원의 연계방안과 함께 검토되면 더욱 바람직하다. 여섯째, 모스크바 선언을 참고하여 장기적으로 구금시설 보건의료관할 정부부처를 공공 보건의료 관할 정부부처와 동일화시키는 방안이 추진되어야 한다22). 일곱째, 법무보건의료 연구플랫폼으로 관련학회를 지원·활성화하고 의료인 합동연수 등을 통해 전문가들이 소통하도록 해야 한다. 여덟째, 각종 과학기술 발전으로 예상되는 보건의료분야의 혁명적 변화에 대비해야 한다. 근미래에 일어날 변혁은 수용자들의 보건의료수요와 현장의 진료행태에도 큰 변화를 가져올 것이다. 아홉째, 범정부 차원에서 이른바 ‘건강과 법무(Health and Justice)’ 개념을 도입하여 법무부·법원·경찰을 아우르는 전 사법 분야의 보건의료 관련 사항들을 정리하는 프레임워크 수립이 필요하다. 영국 시스템23)에서 착안한 이 프레임워크는, 공공보건의료 관련부처가 대등하게 참여하여 수용자 건강관리, 보건의료관련 인권이슈, 보건의료기반 범죄예방정책 등을 폭넓게 다룰 실질적 이니셔티브를 구성하는 것이다.
현실적으로 상기 내용들이 일괄적으로 반영되기는 힘들며, 충분한 검토·의견수렴과 절차가 필요할 것이다. 우선순위를 부여한다면 먼저 단시간 내 법무보건의료 컨트롤타워를 구성하고24) 이곳을 중심으로 각 필요한 정책들을 추진해 가면서 마지막에 언급한 ‘건강과 법무’ 이니셔티브를 만들어 활성화해 나가는 중장기 계획이 어떨까 한다.
2) 연구의 한계와 주요함의
공중보건의 기본철학 중 하나는 소수의 약자를 대상으로 한다는 것이다. 이러한 정책대상의 현안 가운데에는 공공이라는 시스템이 작동하여 해결에 가까운 문제가 있는 반면, 제한된 예산과 자원, 정치·사회·문화적 이유로 인해 해결이 요원한 문제도 있다. 하지만 주류의 관심에서 벗어나 본 무대에 인지조차 되지 않는 일부 소외된(neglected) 대상과 문제들은, 주요 시스템에서 동떨어져 방치되면서 자연발생된 기형적 시스템으로 진화해 왔다.
본 연구에서 정의하고 살펴본 '법무보건의료'는 법무행정 가운데 인간의 기본권을 제한하는 과정에서 필연적으로 발생한 분야이다. 사회적 역할에 따른 공중보건학적 속성이 크지만 최초 설계와 국내의 현 체계 내에서는 단순한 1차 진료 업무로 이해되는 측면이 강하다. 특히 국내 규모나 역사에 비해 그동안 주류 공중보건학계에서 간과되거나 소외되어 전체 시스템이나 철학에 대한 논의가 공론화되지 못하였다.
우선은 법무부 소속기관의 보건의료체계에 대해 깊이 있는 공중보건학적 접근이 이루어져야 한다. 이를 토대로 주요 개선방안 및 장기계획이 수립되면, 세부계획에 따라 단계적 발전을 이루어낼 수 있을 것이다. 가깝게는 앞에서 언급된 몇몇 정책제안들만이라도 검토하고 반영한다면, 국내 수용자 인권증진에도 상당부분 기여할 수 있을 것이다.
한편 본 연구는 사회적·정책적 소외 및 법무보건의료의 특수성으로 인한 각종 선행연구와 최신자료 부족, 부실한 통계자료에 대한 신뢰성 문제 등으로 말미암아 부득이한 시행착오의 가능성을 갖는다. 하지만 국내 법무보건의료체계를 국가보건의료체계 모델을 이용하여 체계적으로 파악하고자 한 것과, 특히 교정기관 외에도 소년원, 치료감호소, 외국인 보호소, 출입국외국인지원센터(난민센터) 등으로 그 연구범위를 확장하여 미래 대한민국의 포괄적 법무보건의료체계 발전의 단초를 마련하였다는 데 그 의의를 둔다.
Notes
『정부조직법』 제32조.
본부는 2실 3국 2본부로 구성되며, 소속기관으로 64개 검찰청, 92개 보호기관(63개 보호관찰기관, 27개 소년보호기관, 2개 치료감호기관), 56개 교정기관, 46개 출입국관리기관, 2개 법무연수원(분원포함)과 북한인권기록보존소의 총 261개 기관이 있다(2016.12.31.기준).
『법무부와 그 소속기관 직제』 및 『법무부와 그 소속기관 직제 시행규칙』
보건의료서비스 수요자, 공급자, 지불자, 정부.
Kleczkowski BM, Roemer MI, van der Werff A. National health systems and their reorientation towards health for all: guidance for policy-making. Geneva: World Health Organization; 1984; p15 를 이용하여 작성.
법무부 내 의무직은 대부분 의무사무관(5급) 또는 서기관(4급)이며, 일부 부이사관(3급) 및 고위공무원단으로 보하는 자리가 있다.
교정기관에서는 19세 이상의 성인과 일부 청소년 및 외국인 수형자(기결/미결수)가, 보호기관에서는 12세 이상 19세 미만의 청소년 및 치료감호처분 정신질환자, 출입국관리기관에서는 불법체류 외국인 및 일부 난민인정자가 보건의료 수요자가 된다. 본고에서 사용한 ‘교정기관’ 은 교정본부가 관리하는 교도소·구치소를 뜻하며, ‘구금시설’은 법무부 산하 수용기관을 통칭하는 의미로 사용하였다. 한편 ‘교정시설’은 ‘구금시설’과 흡사한 의미로 쓰이며 본고의 ‘교정기관’ 용어와는 구분된다.
각 기관 정식명칭에 따라 교도소 및 구치소, 소년원 및 소년분류심사원, 치료감호소(국립법무병원), 외국인보호소 및 (해당)출입국사무소로 구분하여 명명해야 하나, 본고에서는 편의상 교도소 및 구치소를 ‘교도소’로, 소년원 및 소년분류심사원을 ‘소년원’으로, 치료감호소(국립법무병원·약물중독재활센터)을 ‘치료감호소’로, 외국인보호소(출입국사무소) 및 출입국외국인지원센터를 ‘외국인보호소’로 통칭하였다.
입원시설: 의료중점교도소 신축 입원실 75개, 외부병원 지정계약병실 89개(이상 2015년), 치료감호소 내 입원병상 1,250개(2014년). [2, 13 , 17] 수용인구: 교정기관 53,892명, 소년원·분류심사원 1,549명, 치료감호소 1,180명(이상 2015년). [13] 일반인구 병상수: 보건복지통계연보의 국내 인구 1,000명당 병상수 13.3개(2015년). [14, 18]
법무연수원(http://ioj.go.kr) > 교육안내 > 연간교육일정 > 분류별 집합교육/온라인교육
원저 Health in Prison: A WHO guide to the essentials in prison health. WHO Europe(2007)
『법무부 및 그 소속기관 직제』, 『치료감호 등에 관한 법률』 및 각 시행규칙.
해당 보건의료자원의 배치는 지역사회 병원과의 업무협약이나 외부진료제도를 통한 의료전달체계 활성화, 촉탁의 및 의료위원 위촉, 원격진료 시행이나 개인·단체 자원봉사자 등을 활용하여 이루어진다.
교정본부는 환자 수용자의 효율적 관리를 위해 특정질환자를 전담교도소에 수용한다. 대상질환으로는 폐결핵(진주교도소), 정신질환자(진주교도소), 한센병(순천교도소) 등이 있다. [2] [3]

외부병원 진료추이(2008년 말 기준, 출판자료를 재구성) [30]
치료감호소(국립법무병원)는 전체 운영예산이 의료비 성격을 가지며, 인건비를 포함하여 연간 약 100억~150억 이상의 규모로 파악된다[31].
세계보건기구. 공중보건의 한 부분으로써의 구금시설 보건의료에 관한 모스크바 선언(The Moscow Declaration on Prison Health as a Part of Public Health, 2003)
현재 공공의료분야와의 협력은 일부 지역의 정신보건사업이나 외부진료 업무협조 등의 수준에 그치고 있는 것으로 보인다. 이러한 점에서 2017년 9월 정부 주도로 구성된 ‘공공보건의료 발전 협의체’에 법무부가 포함된 것은 향후 법무보건의료 발전을 위해 바람직하다.
*공공보건의료 발전 협의체의 대상기관[9개 부처 산하 220개 공공의료기관]: 교육부(국립대병원), 과학기술정보통신부(한국원자력의학원 원자력병원), 법무부(교정시설), 국방부(의무사령부), 국토교통부(국립교통재활병원), 고용노동부(근로복지공단 한국산재의료원), 국가보훈처(보훈병원), 경찰청(경찰병원), 그리고 보건복지부 산하 국립중앙의료원, 적십자병원, 지방의료원.[33]
WHO 유럽 지역사무소에서 발간한 <<Health in Prison(2007)>> 및 <<Prisons in Health(2014)>>의 내용을 참고[19]
NHS England > NHS Commissioning Board > Health and Justice https://www.england.nhs.uk/commissioning/health-just (2017.9.1.접속) 브래들리 보고서(2009). The Bradley Report(Lord Bradley’s review of people with mental health problems or learning disabilities in the criminal justice system, 2009)
현재 보건의료전문가가 포함된 법무보건의료 컨트롤타워의 부재는 곧 법무보건의료체계 전체의 취약성을 의미한다. 중앙의 구체적 가이드라인 없이 각 지역사회 소속기관에서는 내부사정에 따라 즉흥적·자의적인 보건의료서비스를 제공되게 되며, 이는 곧 해당 노력을 일관되고 체계적인 지역사회 연계 시스템 보다는 진료 중심의 단순계약관계로 절하시킨다. 이러한 시스템에서는 고용된 의무관을 포함한 일개 의료인 개인이나 특정단체, 일부시설에 대한 의존도가 커지면서, 의료인력 수급문제는 물론 작은 돌발변수에 의해서도 각 소속기관 보건의료체계의 지속가능성이 위협받을 수 있다. 또한 해당 시설의 보건의료문제를 발굴하거나 장기적인 관점의 정책수립이 요원해지고, 신종감염병 발생 등 갑작스런 보건의료 이슈 대응에도 상당한 제한이 따른다.