|
 |
- Search
| Public Health Aff > Volume 6(1); 2022 > Article |
|
ņ£żņäØņŚ┤ ņĀĢļČĆ ņČ£ļ▓ö ņØ┤Ēøä, ļ│┤Ļ▒┤ņØśļŻīņØś ņĀĢņ▒ģĻĖ░ņĪ░ļŖö ļ╣äĻĖēņŚ¼ņØś ĻĖēņŚ¼ĒÖö ļō▒ ļ│┤ĒÄĖņĀü ļ│┤ņןņä▒ņØś ĒÖĢļīĆ ļ░®Ē¢źņŚÉņä£, ĒĢäņłśņØśļŻī ļ░Å ņ×¼ļé£ņĀü ņØśļŻīļ╣ä ņ¦ĆņøÉ Ļ░ĢĒÖö ĻĖ░ņĪ░ļĪ£ ļ│Ćļ¬©ĒĢśņśĆļŗż. ĒĢäņłśņĀüņØĖ ņØśļŻīļŖö ņ¦ĆņøÉņØä ĒÖĢļīĆĒĢśĻ│Ā, ĻĘĖ ņÖĖņØś ņØśļŻīņ¦ĆņøÉņŚÉņä£ļŖö ņäĀĒāØĻ│╝ ņ¦æņżæņŚÉ ļö░ļØ╝ ņČĢņåīĒĢśĻ▓ĀļŗżļŖö ņ×ģņןņØ┤ļŗż. ņ£żņäØņŚ┤ ņĀĢļČĆ 110ļīĆ ĻĄŁņĀĢĻ│╝ņĀ£ņØś 66ļ▓łņ¦Ė ŃĆīĒĢäņłśņØśļŻī ĻĖ░ļ░ś Ļ░ĢĒÖö ļ░Å ņØśļŻīļ╣ä ļČĆļŗ┤ ņÖäĒÖöŃĆŹņŚÉņä£ ĒĢäņłśņØśļŻīĻ░Ć ļ¼┤ņŚćņØĖņ¦Ć ņĀĢņØśļÉśņ¢┤ ņ׳ņ¦Ć ņĢŖņĢśĻ│Ā, [1] ņØ┤ļź╝ ņĀĢņØśĒĢśĻĖ░ ņ£äĒĢ£ ĒĢÖĻ│ä ļ░Å ņĀäļ¼ĖĻ░ĆļōżņØś ļŗżņ¢æĒĢ£ ņØśĻ▓¼ļōżņØ┤ ļģ╝ņØśļÉśĻ│Ā ņ׳ļŗż. ņØ┤ņāüļ¼┤(2019)ļŖö ņØśĒĢÖņĀüņ£╝ļĪ£ ĒĢäņÜöĒĢśļ®░ Ēśä ņé¼ĒÜīĻ▓ĮņĀ£ņĀü Ļ┤ĆņĀÉņŚÉņä£ Ļ│ĄņĀü ņØśļŻīļ│┤ņןņŚÉ ņÜ░ņäĀņŗ£ ļÉśņ¢┤ņĢ╝ ĒĢĀ ņØśļŻīņä£ļ╣äņŖżŌĆÖ ļØ╝Ļ│Ā ņĀĢņØśĒĢśļ®░ ĒĢäņłśņØśļŻī ņĀĢņØśņŚÉ ņ׳ņ¢┤ņä£ļŖö ņé¼ĒÜīĻ▓ĮņĀ£ņĀüņØĖ Ļ┤ĆņĀÉņØ┤ ĒĢäņÜöĒĢśļŗżļŖö Ļ▓āņØä Ļ░ĢņĪ░ĒĢśņśĆļŗż. [2] ŃĆīĻ│ĄĻ│Ąļ│┤Ļ▒┤ņØśļŻīņŚÉ Ļ┤ĆĒĢ£ ļ▓ĢļźĀŃĆŹņŚÉņä£ ļ¬ģņŗ£ĒĢśļŖö Ļ│ĄĻ│Ąļ│┤Ļ▒┤ņØśļŻīĻĖ░Ļ┤ĆņØĆ 2.ņĢäļÅÖĻ│╝ ļ¬©ņä▒, ņןņĢĀņØĖ, ņĀĢņŗĀņ¦łĒÖś, ņØæĻĖēņ¦äļŻī ļō▒ ņłśņØĄņä▒ņØ┤ ļé«ņĢä Ļ│ĄĻĖēņØ┤ ļČĆņĪ▒ĒĢ£ ļ│┤Ļ▒┤ņØśļŻī 3. ņ×¼ļé£ ļ░Å Ļ░ÉņŚ╝ļ│æ ļō▒ ņŗĀņåŹĒĢ£ ļīĆņØæņØ┤ ĒĢäņÜöĒĢ£ Ļ│ĄĻ│Ąļ│┤Ļ▒┤ņØśļŻīļź╝ ņÜ░ņäĀņĀüņ£╝ļĪ£ ņĀ£Ļ│ĄĒĢ┤ņĢ╝ ĒĢ£ļŗżĻ│Ā ļ¬ģņŗ£ĒĢśĻ│Ā ņ׳ļŗż. [3] ņĢ×ņäĀ ņĀĢņØśņŚÉ ņØśĒĢśļ®┤ ņżæĒÖśņ×ÉņŗżņŚÉņä£ņØś ņ¦äļŻīļŖö ņĮöļĪ£ļéś Ēī¼ļŹ░ļ»╣ņØä ņ¦ĆļéśĻ│Ā ņ׳ļŖö Ēśäņ×¼ņÖĆ, ņŗĀņóģ Ļ░ÉņŚ╝ļ│æ ņ£äĻĖ░ļź╝ ļ¦×ņØ┤ĒĢĀ ļČłĒÖĢņŗżĒĢ£ ļ»Ėļלļź╝ Ļ│ĀļĀżĒĢĀ ļĢī, ņ×¼ļé£ ļ░Å Ļ░ÉņŚ╝ļ│æ ļīĆļ╣äļź╝ ņ£äĒĢśņŚ¼ Ļ│ĄņĀü ņØśļŻīļ│┤ņāüņŚÉņä£ ņÜ░ņäĀņŗ£ ļÉśņ¢┤ņĢ╝ ĒĢ©ņØĆ ļČäļ¬ģĒĢśļŗż.
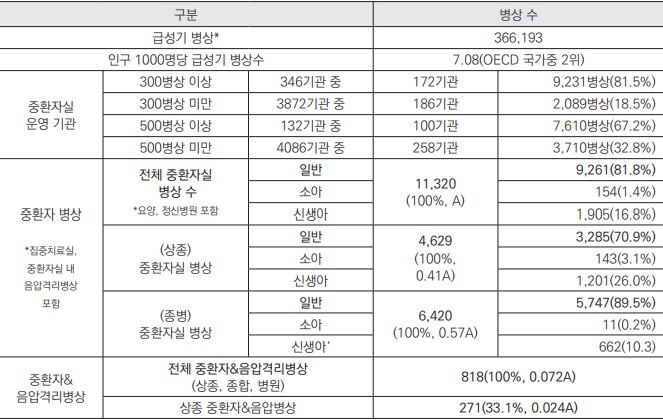
ņÜ░ļ”¼ļéśļØ╝ ņĀäņ▓┤ ņżæĒÖśņ×É ļ│æņāü ņłśļŖö 11,320Ļ░£(ņØ╝ļ░śņżæĒÖśņ×É 9,261ļ│æņāü) ĻĘĖņżæ ņØīņĢĢĻ▓®ļ”¼ņŗżņØĆ 818Ļ░£ņØ┤ļŗż. ņĮöļĪ£ļéś ņĀä 2019ļģäņŚÉļŖö 10,463Ļ░£(ņØ╝ļ░śņżæĒÖśņ×Éņŗż 8,479ļ│æņāü)ņØś ļ│æņāüņØ┤ ņ׳ņŚłĻ│Ā, ņĮöļĪ£ļéś ņĀäļ│┤ļŗż 8.2%Ļ░Ć ņ”ØĻ░ĆĒĢśņśĆļŗż. <Ēæ£ 1>
2015ļģä ļ®öļź┤ņŖż(Middle East Respiratory Syndrome, MERS) ļ░£ņāØņØĆ ņÜ░ļ”¼ļéśļØ╝Ļ░Ć Ļ░ÉņŚ╝ļ│æ ļīĆļ╣äņØś ņŚ░ņĢĮĒĢ©ņØä ļō£ļ¤¼ļāäĻ│╝ ļÅÖņŗ£ņŚÉ Ļ░ÉņŚ╝ļ│æ ļīĆļ╣äļź╝ ņ£äĒĢ£ ĒĢäņÜöņä▒ņØä ņØ╝Ļ╣©ņøī ņŻ╝ņŚłļŗż. ņĀäņŚ╝ļĀźĻ│╝ ņ╣śņé¼ņ£©ņØ┤ ļåÆņØĆ ļ®öļź┤ņŖżņÖĆ ņØ┤ļīĆļ¬®ļÅÖļ│æņøÉņØś ņŗĀņāØņĢä ņé¼ļ¦Ø ņé¼Ļ│Āļź╝ Ļ▓ĮĒŚśĒĢśĻ│Ā ņĀĢļČĆļŖö ņØśļŻīĻĖ░Ļ┤Ć Ļ░ÉņŚ╝Ļ┤Ćļ”¼ ņóģĒĢ®ļīĆņ▒ģ(2018-2022)ņØä ļ¦łļĀ©ĒĢśņŚ¼ ņżæĒÖśņ×ÉņŗżņØś ņŗ£ņäż ĻĖ░ņżĆ Ļ░£ņäĀņĢłņØä ļ¦łļĀ©ĒĢśņśĆļŗż. ļśÉĒĢ£ Ļ░ÉņŚ╝ļ│æ ņ£äĻĖ░ņŚÉ ļīĆņØæĒĢśĻĖ░ ņ£äĒĢ┤ Ļ░ÉņŚ╝ļ│æ ņĀäļ¼Ėļ│æņøÉ ņäżļ”Į Ļ│äĒÜŹņØä ņłśļ”ĮĒĢśņśĆļŗż. ĻĘĖļ¤¼ļéś 2020ļģä 3ņøö ņĮöļĪ£ļéś19 ļ░£ņāØ ņŗ£ņĀÉņŚÉļŖö ĻĄŁļ”ĮņżæņĢÖņØśļŻīņøÉ ņØ┤ņÖĖņØś Ļ░ÉņŚ╝ļ│æ ĒÖśņ×Éļź╝ ņĀüĻĘ╣ ņłśņÜ®ĒĢĀ ļ¦īĒĢ£ ņĀäļ¼Ėļ│æņøÉņØĆ ņŚåņŚłņ£╝ļ®░, ņĮöļĪ£ļéś19 ĒÖśņ×Éļź╝ ņłśņÜ®ĒĢĀļ¦īĒĢ£ ļ│æņāüņØĆ ņČ®ļČäĒĢśņ¦Ć ņĢŖņĢśļŗż. [4]
ĻĘĖ Ļ▓░Ļ│╝, ņĮöļĪ£ļéś19 ĒÖśņ×Éļź╝ ņĀäļŗ┤ĒĢĀ ļ│æņāüņØ┤ ļČĆņĪ▒ĒĢśņśĆļŗż. 2020ļģä 12ņøö ņĮöļĪ£ļéś 3ņ░© ņ£ĀĒ¢ē ņØ┤Ēøä, ņĀĢļČĆļŖö ļČĆņĪ▒ĒĢ£ ļ│æņāü ņ▒äņÜ░ĻĖ░ ņ£äĒĢ┤ ĒŚłĻ░Ćļ│æņāüņØś 1%~1.5% Ļ╣īņ¦Ć ĒÖĢļ│┤ĒĢśļØ╝ļŖö Ē¢ēņĀĢļ¬ģļĀ╣ņØä ļé┤ļĀĖļŗż. ņØ┤ļĪ£ ņØĖĒĢ┤ņä£ ņāüĻĖē ņóģĒĢ®ļ│æņøÉņŚÉņä£ļŖö ļ╣äņĮöļĪ£ļéś ņżæĒÖśņ×É ļ│æņāüņØś 10% ņØ┤ņāüņØä ņżäņśĆņ¢┤ņĢ╝ Ē¢łļŗż. ņØ┤ļ¤¼ĒĢ£ ĒśäņāüņØĆ ņ”ēĻ░üņĀüņ£╝ļĪ£ ņĢö, ņŗ¼ņן, ļćīņłśņłĀ ļō▒ ņżæĒÖśņ×ÉņÖĆ ņØæĻĖēņżæĒÖśņ×ÉņØś ņ¦äļŻī ņĀ£ĒĢ£ņ£╝ļĪ£ ņØ┤ņ¢┤ņĀĖ ņ╣śļŻīņĀü ļČłĒÅēļō▒ņØä ņĢ╝ĻĖ░ĒĢĀ ņ£äĒŚśņØ┤ ļåÆļŗż. ņŗżņĀ£ļĪ£ ņĮöļĪ£ļéś19 ņŗ£ĻĖ░ņŚÉ ņżæĒÖśņ×Éņŗż ņĀæĻĘ╝ņä▒ņØ┤ 9.1%(ņāüĻĖēņóģĒĢ®ļ│æņøÉ 3.5%, ņóģĒĢ®ļ│æņøÉ 12.6%) Ļ░ÉņåīĒĢśņśĆļŗż. [5]
ņĮöļĪ£ļéś19 ĒÖĢņ¦äņ×ÉĻ░Ć ĻĖēņ”ØĒĢśļ®┤ņä£ ņżæņ”ØĒÖśņ×É ņŚŁņŗ£ ļŖśņ¢┤ļé¼ļŗż. ĻĄŁļé┤ ĻĖēņä▒ĻĖ░ ļ│æņāüņłśĻ░Ć 366,193Ļ░£ļĪ£ OECD 2ņ£ä ņłśņżĆņ×äņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņĮöļĪ£ļéś19 ņżæņ”ØĒÖśņ×Éļź╝ ņĀäļŗ┤ĒĢĀ ļ│æņāüņØ┤ ļČĆņĪ▒Ē¢łļŹś ņØ┤ņ£ĀļŖö ņżæĒÖśņ×ÉņŗżņØ┤ ļŗżņØĖņŗż ļ░Å ņśżĒöłĒśĢņ£╝ļĪ£ ļÉśņ¢┤ ņ׳ņŚłĻĖ░ ļĢīļ¼ĖņØ┤ļŗż. ņØ┤ļ¤░ ĒŖ╣ņ¦ĢņØĆ ņĮöļĪ£ļéś19 ņĀäļŗ┤ ņżæĒÖśņ×É ļ│æņāüņ£╝ļĪ£ņØś ņĀäĒÖśņØä ņ¢┤ļĀĄĻ▓ī ĒĢśņśĆļŗż. [5]
Ļ░ÉņŚ╝ļ│æņØä ļīĆļ╣äĒĢśĻĖ░ ņ£äĒĢ£ ņØśļŻīņØĖļĀźņØ┤ ļČĆņĪ▒ĒĢ£ Ļ▓ā ļśÉĒĢ£ ĒĢĄņŗ¼ņĀüņØĖ ļ¼ĖņĀ£ņØ┤ļŗż. ņĮöļĪ£ļéś19 ĒÖśņ×ÉņÖĆ Ļ░ÖņØĆ Ļ░ÉņŚ╝ļ│æņØä ņ¦äļŻīĒĢśĻĖ░ ņ£äĒĢ┤ņä£ļŖö ņżæĒÖśņ×É ņĀäļ¼ĖņØśļ┐Éļ¦ī ņĢäļŗłļØ╝, Ļ░ÉņŚ╝ļ│æ, ņśłļ░®ņØśĒĢÖ, ņ×äņāüļ»ĖņāØļ¼╝ ņĀäļ¼ĖņØś, ņŚŁĒĢĀņĪ░ņé¼Ļ┤Ć, ĻĖ░Ļ│äĒśĖĒØĪņØä ļŗżļŻ░ ņżä ņĢäļŖö ņłÖļĀ©ļÉ£ Ļ░äĒśĖņé¼ ļō▒ ļŗżņ¢æĒĢ£ ņØĖļĀźņØ┤ ĒĢäņÜöĒĢśļŗż. [4] ĒŖ╣Ē׳ ņżæņ”ØĒÖśņ×Éļź╝ ļÅīļ│╝ Ļ░äĒśĖņé¼ļź╝ ļ»Ėļ”¼ ņ¢æņä▒ĒĢśņ¦Ć ļ¬╗ĒĢ£ Ļ▓āņØĆ ņĮöļĪ£ļéś19ļĪ£ ņØĖĒĢ£ ņ╣śļ¬ģļźĀ ņ”ØĻ░ĆņŚÉ Ļ▓░ņĀĢņĀüņØĖ ņøÉņØĖņØ┤ ļÉĀ ņłś ņ׳ļŗż. ņĮöļĪ£ļéś Ēī¼ļŹ░ļ»╣ ĻĖ░Ļ░äņŚÉ ņØ╝ļ░ś ĒÖśņ×É ņ╣śļŻīņØś ļ¬ć ļ░░Ļ░Ć ļō£ļŖö Ļ░ÉņŚ╝ļ│æ ĒÖśņ×É ņ╣śļŻī ņØĖļĀźņØä ļŗ© ĻĖ░Ļ░äņŚÉ ņłśĻĖēĒĢĀ ņłś ņŚåņ¢┤ ņżæĒÖśņ×Éņŗż ņØśļŻīņ¦äņØ┤ ņ░©ņČ£ļÉśņŚłĻ│Ā, ĻĘĖļĪ£ ņØĖĒĢ£ ņØśļŻīņ¦ä ļ▓łņĢäņøā ļ¼ĖņĀ£Ļ░Ć ņ¢ĖļĪĀņØä ĒåĄĒĢ┤ ņŚ¼ļ¤¼ ņ░©ļĪĆ ļ│┤ļÅäļÉśņŚłļŗż. ļśÉĒĢ£ ņØĖļĀź ļČĆņĪ▒ņŚÉ ļ░®ĒśĖņןļ╣ä ļČĆņĪ▒Ļ╣īņ¦Ć Ļ▓╣ņ│É Ļ░äĒśĖņé¼ļōżņØĆ ļ░®ĒśĖļ│ĄņØä ņ×ģĻ│Ā 4-5ņŗ£Ļ░ä ņØ┤ņāü ĻĘ╝ļ¼┤ĒĢśņśĆĻ│Ā, ļ░®ĒśĖļ│ĄņØä ņ×ģĻ│Ā ņ╣©ņŖĄņĀüņØĖ ņŗ£ņłĀ ļ░Å ņ▓śņ╣śļź╝ ĒĢ┤ņĢ╝ ĒĢśļŖö Ļ░ĆņÜ┤ļŹ░ Ļ░äĒśĖņé¼ņØś Ļ░ÉņŚ╝ ņ£äĒŚś ļ░Å ĒÖśņ×É ņĢłņĀä ļ¼ĖņĀ£ļÅä ņ¦ĆņĀüļÉśņŚłļŗż. [6]
ņ£ĀļלņŚåņØ┤ ņןĻĖ░Ļ░ä Ļ│äņåŹļÉśļŖö ņĮöļĪ£ļéś Ēī¼ļŹ░ļ»╣ņ£╝ļĪ£ ņ£äĻĖ░ ņŗ£ ņØśļŻīņ▓┤Ļ│äņØś ņśżņ×æļÅÖļČĆĒä░ ņØśļŻīņ×ÉņøÉņØś ļČĆņĪ▒Ļ╣īņ¦Ć ļŗżņ¢æĒĢ£ Ļ▓ĮĒŚśļōż ņåŹņŚÉņä£ ņØśļŻīņĀü ņÜ░ņäĀņł£ņ£äļź╝ ņäĀņĀĢĒĢśĻ│Ā ĻĘĖņŚÉ ļö░ļźĖ Ļ│╝ņĀ£ļź╝ ĒĢ┤Ļ▓░ĒĢ┤ņĢ╝ ĒĢĀ ļĢīņØ┤ļŗż. ņżæĒÖśņ×ÉņŗżņØś ĻĄ¼ņĪ░ņĀüņØĖ ļ¼ĖņĀ£ļōżņØä ļŗ©Ļ│äņĀüņ£╝ļĪ£ ĒĢ┤Ļ▓░ĒĢśĻ│Ā, ņłÖļĀ©ļÉ£ Ļ▓ĮļĀźņ¦ü ņżæņ”Ø ĒÖśņ×É Ļ░äĒśĖņØĖļĀźņØś ļ¦īņä▒ ļČĆņĪ▒ņŚÉņä£ ļ▓Śņ¢┤ļéś, ņןĻĖ░ņĀüņØĖ Ļ┤ĆņĀÉņŚÉņä£ ņ▓┤Ļ│äņĀüņØ┤Ļ│Ā ņóģĒĢ®ņĀüņ£╝ļĪ£ ļīĆņ▒ģņØ┤ ļ¦łļĀ©ļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż.
ņ▓½ņ¦Ė, ņżæĒÖśņ×ÉņŗżņØś ņ×ģņøÉņŗżņØĆ 1ņØĖņŗżņŚÉ ņØīņĢĢņØ┤ Ļ░ĆļŖźĒĢ£ ĻĄ¼ņĪ░ņŚ¼ņĢ╝ ĒĢ£ļŗż. ļ»ĖĻĄŁ ņ║śļ”¼ĒżļŗłņĢäļŖö 1ņØĖņŗż ļ│æņāüņØä ĻĖ░ļ│Ėņ£╝ļĪ£ ĒĢśĻ│Ā ņ׳ņ£╝ļ®░, [7] ņØ╝ļ│ĖņØĆ 1ņØĖņŗżņØś ļ╣äņ£©ņØä ņżæĒÖśņ×É ļ│æņāüņØś 25%~50% ņØ┤ņāüņØä ĻČīņןĒĢśĻ│Ā ņ׳ļŗż. [8] Ēśäņ×¼ ņØśļŻīļ▓ĢņāüņŚÉļŖö ņżæĒÖśņ×É ļ│æņāüņØś 10%ļź╝ Ļ▓®ļ”¼ņŗż ļśÉļŖö ņØīņĢĢĻ▓®ļ”¼ņŗżņØä Ļ░¢ņČöļÅäļĪØ ļÉśņ¢┤ ņ׳ņ¢┤ ņØ╝ļ│ĖņØś ĻČīņןļ¤ēņØś ļ░śļÅä ļ»Ėņ╣śņ¦Ć ļ¬╗ĒĢśļŖö ņłśņżĆņØ┤ļŗż. ņĀäņŗżņØ┤ ņŚåļŹöļØ╝ļÅä ņØīņĢĢņØ┤ Ļ░ĆļŖźĒĢ£ Ļ▓®ļ”¼ ĻĄ¼ņĪ░ļĪ£ ļŗ©Ļ│äņĀüņ£╝ļĪ£ ļ░öĻŠĖņ¢┤ Ļ░ĆļŖö ņĀĢņ▒ģņĀü ņĀäĒÖśņØ┤ ĒĢäņÜöĒĢśļŗż. ļ│æņāü ņŗ£ņäżņØä Ļ░£ņĪ░ĒĢ┤ ļéśĻ░ł Ļ▓ĮņÜ░ ļ¦ÄņØĆ ļ╣äņÜ®ņØ┤ ņåīņÜöļÉśļŖö Ļ▓āņØä Ļ│ĀļĀżĒĢśņŚ¼ ĻĄŁļ»╝ņØś Ļ│ĄĻ░ÉļīĆ ĒśĢņä▒ ļ░Å ņé¼ĒÜīņĀü ĒĢ®ņØśĻ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņØ┤ļŗż. ĻĘĖļ¤¼ļéś ļŗ╣ņןņØś Ļ▓ĮņĀ£ņĀüņØĖ ņåÉņŗżļ╣äņÜ®Ļ│╝ ņןĻĖ░ņĀüņØĖ Ļ┤ĆņĀÉņŚÉņä£ Ļ░ÉņŚ╝Ļ┤Ćļ”¼ ņłśņżĆņØä Ē¢źņāüņŗ£ĒéżĻĖ░ ņ£äĒĢ£ Ēł¼ņ×Éļź╝ ĒĢśņ¦Ć ņĢŖņØä Ļ▓ĮņÜ░ņØś ļČłĒÖĢņŗżņä▒ņØ┤ ļŹöĒĢ┤ņ¦ä ņåÉņŗżņØä ļ╣äĻĄÉĒĢśļ®┤ ĻĘĖļ”¼ Ēü░ ļ╣äņÜ®ņØĆ ņĢäļŗÉ Ļ▓āņØ┤ļŗż. ņāüĻĖēņóģĒĢ®ļ│æņøÉ ņżæĒÖśņ×É ļ│æņāüņØä 100% 1ņØĖņŗżļĪ£ Ļ░£ņĪ░ĒĢĀ Ļ▓ĮņÜ░ 7800ņ¢ĄņøÉ~9800ņ¢Ą ņøÉ ņĀĢļÅäņØś ņśłņé░ņØ┤ ņåīņÜöļÉĀ Ļ▓āņ£╝ļĪ£ ņśłņāüļÉ£ļŗż. <Ēæ£ 2>
ļæśņ¦Ė, Ļ░äĒśĖņØĖļĀźņØĆ ĒÖśņ×ÉņØś ņżæņ”ØļÅä ļ░Å Ļ░äĒśĖ ĒĢäņÜöļÅäļź╝ Ļ│ĀļĀżĒĢśņŚ¼ ņØĖļĀźņØ┤ ļ░░ņ╣śļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż. Ļ░äĒśĖ ĒĢäņÜöļÅäĻ░Ć Ļ░Ćņן ļåÆņØĆ Ļ││ņØĆ ņłśņłĀņŗżĻ│╝ ņżæĒÖśņ×ÉņŗżļĪ£ ņżæĒÖśņ×ÉņŗżņØĆ ļ│æņøÉņŚÉņä£ Ļ░Ćņן ļåÆņØĆ ņłśņżĆņ£╝ļĪ£ ņØĖļĀźņØ┤ ļ░░ņ╣śĻ░Ć ļÉśņ¢┤ņĢ╝ ĒĢśļŖö Ļ││ ņżæņØś ĒĢśļéśņØ┤ļŗż. ņżæĒÖśņ×ÉņŗżņØś Ļ░äĒśĖņé¼ļŖö 24hours/7days ĻĖ░ņżĆņ£╝ļĪ£ 1:1 ļśÉļŖö 1:2 ņŚ¼ņĢ╝ ĒĢ£ļŗż. ļ»ĖĻĄŁ, ņØ╝ļ│Ė, ĒśĖņŻ╝ņØś ņØ╝ļ░śņżæĒÖśņ×ÉņŗżņØś Ļ░äĒśĖņØĖļĀź ļ░░ņ╣ś ņłśņżĆņØĆ ņĀäļ░śņĀüņ£╝ļĪ£ 1:1~2 ņłśņżĆņØä ļäśņ¦Ć ņĢŖļŖöļŗż. <Ēæ£ 3>
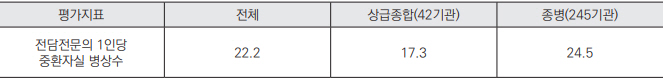
ņģŗņ¦Ė, ņżæĒÖśņ×Éņŗż ņĀäļŗ┤ņØś/ņĀäļŗ┤ņĀäļ¼ĖņØś 1ņØĖļŗ╣ ņĀüņĀĢ ĒÖśņ×É ņłś ĻĖ░ņżĆņØ┤ ņ׳ņ¢┤ņĢ╝ ĒĢ£ļŗż. ņĄ£ĻĘ╝ ņżæĒÖśņ×Éņŗż ņĀüņĀĢņä▒ ĒÅēĻ░Ć Ļ▓░Ļ│╝(2021)ņŚÉ ņØśĒĢśļ®┤ ņĀäļŗ┤ņĀäļ¼ĖņØś 1ņØĖļŗ╣ ĒÅēĻĘĀ ļ│æņāü ņłśļŖö 22.2ļ│æņāüņ£╝ļĪ£ ņāüĻĖēņóģĒĢ®ļ│æņøÉņØĆ 17.3ļ│æņāü, ņóģĒĢ®ļ│æņøÉ 24.5ļ│æņāüņØ┤ļŗż.[9] ļīĆļ¦īņØ┤ļéś,[10] ļÅģņØ╝ņØś [11] ŌĆśņØśņé¼:ĒÖśņ×É ļ╣äņ£©ŌĆÖņØĖ 1:10 ļ│┤ļŗż ļæÉ ļ░░ ņØ┤ņāüņØś ĒÖśņ×ÉĻ░Ć ļ░░ņ╣śļÉ£ ņāüĒÖ®ņØ┤ļŗż. <Ēæ£ 4> ņØ╝ļ░śņżæĒÖśņ×Éņŗż ņĀäļŗ┤ņØś/ņĀäļŗ┤ņĀäļ¼ĖņØś ņłśĻ░ĆļŖö unitļŗ╣ 1ļ¬ģ ļ░░ņ╣śļź╝ ĻĖ░ņżĆņ£╝ļĪ£ ĒĢśļ®░, ņĀäļŗ┤ņØś/ņĀäļŗ┤ņĀäļ¼ĖņØśĻ░Ć ļ░░ņ╣śļÉ£ ņ£ĀļŗøņØĆ 30ļ│æņāüļŗ╣ 1ņØĖ ņØ┤ņāüņØä ĒÖĢļ│┤ĒĢ┤ņĢ╝ ĒĢ£ļŗżĻ│Ā ļ¬ģņŗ£ļÉśņ¢┤ ņ׳ļŗż. ņé¼ņŗżņāü, 1ņØĖļ¦ī ļ░░ņ╣śĒĢĀ ņłśļ░¢ņŚÉ ņŚåļŖö ĻĄ¼ņĪ░ļĪ£ ņÜ┤ņśüļÉśļŗżļ│┤ļŗł ĻĘĖ ņØ┤ņāüņØś ņØĖņøÉņØä ļ░░ņ╣śĒĢĀ ņ£ĀņØĖņØ┤ ņŚåĻ│Ā, 30ļ│æņāü ņĢłņŚÉņä£ 1ņØĖņØ┤ ļÅīļ│╝ ņłś ņ׳ļŖö ņĄ£ļīĆņØĖņøÉņØ┤ ļ░░ņ╣śļÉĀ Ļ░ĆļŖźņä▒ņØ┤ ļåÆļŗż. ņØ┤ļŖö ĒÖśņ×ÉņØś ņĢłņĀäļ¼ĖņĀ£ ļ┐Éļ¦ī ņĢäļŗłļØ╝ ņĀäļŗ┤ņØśņé¼ņØś ņåīņ¦äĻ│╝ ņĀäļŗ┤ņØśņé¼ņØś ņłśĻĖē ļ¼ĖņĀ£ļĪ£ ņØ┤ņ¢┤ņ¦ł Ļ░£ņŚ░ņä▒ņØ┤ ļåÆņĢä Ļ░£ņäĀņØ┤ ĒĢäņÜöĒĢśļŗż.
ļČłĒÖĢņŗżĒĢ£ Ļ░ÉņŚ╝ļ│æņØś ņ£ĀĒ¢ē ņŗ£ļīĆļź╝ ņé┤ņĢäĻ░ĆļŖö Ēśäņ×¼, ņżæĒÖśņ×ÉņŗżņØś ņŗ£ņäż ņØĖļĀź ļō▒ņØś Ļ░£ņäĀ ļ¼ĖņĀ£ļŖö ĒĢäņłśņØśļŻīņØś ņżæņÜöĒĢ£ ĒĢ£ ļČĆļČäņØ┤ļŗż. ļö░ļØ╝ņä£ ņżæĒÖśņ×ÉņŗżņØś ĻĄ¼ņĪ░ņĀüņØĖ ļ¼ĖņĀ£ļź╝ ņäĀņĀ£ņĀüņ£╝ļĪ£ ĒĢ┤Ļ▓░ĒĢśļŖö Ļ▓āņØ┤ ĒĢäņłśņØśļŻīļź╝ Ē¢źņāüņŗ£ĒéżļŖö ņ▓½ Ļ▒ĖņØīņØ┤ ļÉĀ Ļ▓āņØ┤ļŗż.
ņ░ĖĻ│Āļ¼ĖĒŚī
1. ņĀ£20ļīĆ ļīĆĒåĄļĀźņ¦üņØĖņłśņ£äņøÉĒÜī. ņ£żņäØņŚ┤ņĀĢļČĆ 110ļīĆ ĻĄŁņĀĢĻ│╝ņĀ£. 2022.
2. ņØ┤ ņāüļ¼┤. ĒĢäņłśņØśļŻī. ļīĆĒĢ£ņØśņé¼ĒśæĒÜīņ¦Ć. 2019;April;62(4):pp 231ŌĆō237.
3. Ļ│ĄĻ│Ąļ│┤Ļ▒┤ņØśļŻīņŚÉ Ļ┤ĆĒĢ£ ļ▓ĢļźĀ: ĻĄŁĻ░Ćļ▓ĢļĀ╣ņĀĢļ│┤ņä╝Ēä░; [20 Dec 2022]. Available from: www.law.go.kr.
4. Ļ╣Ćļé©ņżæ. Ļ░ÉņŚ╝ ņĀäļ¼ĖņØś ņŗ£Ļ░üņ£╝ļĪ£ ļ│Ė ņĮöļĪ£ļéś19 ļīĆņØæ. Ē׳ļØ╝ņĀĢņ▒ģļÅÖĒ¢ź. 2021.5. Ļ╣Ćņśüņé╝. ĒĢäņłśņØśļŻī, ņżæĒÖśņ×ÉņØśļŻīņ▓┤Ļ│ä Ļ░£ņäĀ: ņĮöļĪ£ļéś19ļĪ£ ņØĖĒĢ£ ņ┤łĻ│╝ ņé¼ļ¦ØĻ│╝ ņżæĒÖśņ×Éņŗż ņØ┤ņÜ®. 2022. (ĒĢäņłśņØśļŻī, ņżæĒÖśņ×ÉņØśļŻīņ▓┤Ļ│ä Ļ░£ņäĀņØä ņ£äĒĢ£ ņĀĢņ▒ģĒåĀļĪĀĒÜī ņ×ÉļŻīņ¦æ).
6. ņŗĀ Ļ▓Įļ”╝. ņĮöļĪ£ļéś19 ļīĆņØæĻ│╝ Ļ░äĒśĖņé¼ ņ▓śņÜ░ Ļ░£ņäĀņØś ļ░®ņĢł. ļīĆĒĢ£Ļ░äĒśĖĒśæĒÜī. 2021;1(1):103ŌĆō107.
7. FGI (The facility guidelines Institute). Guidelines for Design and Construction of Hospitals and Outpatient Facilities. 2014.
8. ņØ╝ļ│Ėņ¦æņżæņ╣śļŻīņØśĒĢÖĒÜī. ņ¦æņżæņ╣śļŻīņŗż ņäżņ╣śļź╝ ņ£äĒĢ£ ņ¦Ćņ╣©. 2022.
9. Ļ╣Ćņśüņé╝. ņżæĒÖśņ×Éņŗż ņĀüņĀĢņä▒ ĒÅēĻ░Ć Ļ░£ņäĀļ░®ņĢł ņŚ░ĻĄ¼. Ļ▒┤Ļ░Ģļ│┤ĒŚśņŗ¼ņé¼ĒÅēĻ░ĆņøÉ. 2021.
10. ķå½ńŁ¢µ£ā. 107Õ╣┤Õ║”ķå½ķÖóńĘŖµĆźķå½ńÖéĶāĮÕŖøÕłåń┤ÜĶ®ĢÕ«ÜõĮ£µźŁĶ¬¬µśÄµ£ā [Internet]. Taipei: ķå½ńŁ¢µ£ā. 2018 [cited 2022 Nov 16].
11. Evidence report. International comparisons of selected service lines in seven health systems [Internet]. London: Gov.UK; 2014 Oct 27. [cited 2022 Nov 9]. available from: https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/382844/Annex_2_Country_Overviews.pdf.
- Related articles in PHA