ņÜ░ļ”¼ļéśļØ╝ņŚÉņä£ 1ņøö 21ņØ╝ ņ▓½ ĒÖśņ×ÉĻ░Ć ļ│┤Ļ│ĀļÉ£ Ēøä 6Ļ░£ņøöņØ┤ ņ¦Ćļé¼ļŗż. ļŗ╣ņ┤ł ņśłņāüĻ│╝ ļŗ¼ļ”¼ ļ¦żņØ╝ ņĄ£Ļ│Āņ╣śļź╝ Ļ░▒ņŗĀĒĢśņŚ¼ ņĀäņäĖĻ│ä 216Ļ░£ ļéśļØ╝ņÖĆ ņ¦ĆņŚŁņŚÉņä£ 20,162,474ļ¬ģņØś ĒÖśņ×ÉĻ░Ć ļ░£ņāØĒĢśņŚ¼ 737,417ļ¬ģņØ┤ ņé¼ļ¦ØĒĢ£ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[1]. 3ņøö 11ņØ╝ ņĀäņäĖĻ│ä ļīĆņ£ĀĒ¢ē(pandemic)ņØ┤ ņäĀņ¢ĖļÉśļ®┤ņä£ ļ░▒ņŗĀ ņŚåņØ┤ļŖö Ēć┤ņ╣śĻ░Ć ļČłĻ░ĆļŖźĒĢ£ ņāüĒÖ®ņØ┤ļŗż. ļ░▒ņŗĀ Ļ░£ļ░£ņØ┤ ņŗ£ņ×æļÉśņŚłņ£╝ļéś Ļ░ĆĻ╣īņÜ┤ ņŗ£ņØ╝ ļé┤ ĻĘĖ Ēś£ĒāØņØä ļ░øļŖö Ļ▓āņØĆ ņēĮņ¦Ć ņĢŖņĢä ļ│┤ņØĖļŗż. ĻĘĖļ¤╝ņŚÉļÅä ņÜ░ļ”¼ļŖö ļ¼┤ņŚćņØä ĒĢ┤ņĢ╝ ĒĢĀĻ╣ī? ļŗ╣ļČäĻ░ä ļ░▒ņŗĀ ļģ╝ņØśņÖĆ ļ│äĻ░£ļĪ£ ņĮöļĪ£ļéśņÖĆ Ļ░ÖņØ┤ ņāØĒÖ£ĒĢśļŖö ņé¼ĒÜīļź╝ ņāØĻ░üĒĢśļÉś ĻĘĖ Ēö╝ĒĢ┤Ļ░Ć ņĄ£ņåīĒÖöĒĢśļŖö ļ░®ņĢłņØä ņāØĻ░üĒĢ┤ņĢ╝ ĒĢĀ ņŗ£ņĀÉņØ┤ļŗż. ņ¦Ćļé£ 6Ļ░£ņøöĻ░äņØś ļīĆņ▓śņŚÉņä£ ņ¢╗ņØĆ Ļ▓ĮĒŚśņ£╝ļĪ£ Ē¢źĒøä ļīĆņ▒ģņØä ļ¼╝ņØīņ£╝ļĪ£ ņĀĢļ”¼ĒĢ┤ļ│┤ņĢśļŗż.
ļ¼╝ņØī 1 : ņ¦ĆĻĖł ņÜ░ļ”¼ ļīĆņ▒ģņØĆ ņ¦ĆņåŹĻ░ĆļŖźĒĢ£Ļ░ĆņÜö?
ļŗĄ : Ēśäņ×¼ļĪĀ ļ░▒ņŗĀņŚÉ Ļ░£ļ░£ļÉśņ¢┤ ļīĆĻĘ£ļ¬© ņĀæņóģņØ┤ ņØ┤ļŻ©ņ¢┤ņ¦ĆĻĖ░ ņĀäĻ╣īņ¦Ć ņ¦ĆĻĖł ņĘ©ĒĢśļŖö ņĀĢņ▒ģņØ┤ņÖĖ ļŗżļźĖ ļīĆņĢłņØ┤ ņŚåļŗż.
ņŚ¼ļ¤¼ ĒĢÖņ×ÉļōżņØ┤ ņØ┤ņĀ£ ĒĢ£Ļ│äĻ░Ć ņś© Ļ▓ā ņĢäļŗłļāÉ? ņÜ░ļ”¼ņØś ļ░®ņŚŁņ▓┤Ļ│äņÖĆ ņØśļŻīņ▓┤Ļ│äļĪ£ ņ£ĀĒ¢ēņØä ļ¦ēņØä ņłś ņ׳ļŖö ļ░®ļ▓ĢņØ┤ ņŚåļŗżļ®┤ ĻĄ░ņ¦æļ®┤ņŚŁ(Herd Immunity)ņŚÉ ņØśņĪ┤ĒĢśņŚ¼ ņ£ĀĒ¢ē Ļ┤Ćļ”¼ĒĢśļŖö ņĀĢņ▒ģņ£╝ļĪ£ Ļ░ĆņĢ╝ĒĢśļŖö Ļ▓āņØ┤ ņĢäļŗÉĻ╣īļ×Ć ņØśĻ▓¼ņØ┤ ļéśņśżĻ│Ā ņ׳ļŗż. ĻĘĖļ¤¼ļéś ļüłņ¦łĻĖ┤ ņĀæņ┤ēņ×É ņČöņĀü, ņŗĀņåŹĒĢ£ Ļ▓Ćņé¼, Ļ▓®ļ”¼(quarantine), ņé¼ĒÜīņĀü Ļ▒░ļ”¼ļæÉĻĖ░ļŖö ņØ┤ ņ¦łĒÖśņŚÉ ļīĆĒĢ£ ĻĖ░ļ│Ė Ļ│Ąņżæļ│┤Ļ▒┤ ļīĆņ▒ģņ£╝ļĪ£ ņ×¼ņāØņé░ņ¦Ćņłśļź╝ 1ļ»Ėļ¦īņ£╝ļĪ£ ņ£Āņ¦ĆĒĢśļŖö ņĀĢņ▒ģņØ┤ļŗż. ĒÖśņ×É ļ░£ņāØņØä ņżäņØ┤ļŖö ņ¢ĄņĀ£(suppression) ņĀĢņ▒ģņØś ļīĆĒæ£ņĀü ņé¼ļĪĆļŖö ļ┤ēņćä(shutdown, lockdown, containment)ļĪ£ ĻĄŁĻ▓ĮĒÅÉņćä, ņØ┤ļÅÖĻĖłņ¦Ć, ņ¦æņĢłņŚÉ ļ©Ėļ¼┤ļź┤ĻĖ░ņØ┤ļŗż. ĻĘĖļ”¼Ļ│Ā ĒĢÖĻĄÉ Ē£┤ĻĄÉ, ļŗżņłśĻ░Ć ļ¬©ņØ┤ļŖö ņŗØļŗ╣ ĒÅÉņćä, ņóģĻĄÉĒ¢ēņé¼ ņØ╝ņŗ£ņĀü ņ×ÉņĀ£ ļō▒ ļ╣äņØśļŻīņĀü ņĪ░ņ╣ś(NPIs, Non-Pharmaceutical Interventions)ļĪ£ ļīĆļČĆļČäņØś ļéśļØ╝ņŚÉņä£ ĒÖśņ×ÉĻ░Ć Ļ░ÉņåīĒĢśņśĆļŗż. ņ▓½ ļ┤ēņćäļź╝ Ļ░ÉĒ¢ēĒ¢łņŚłļŹś ņżæĻĄŁņØś ņÜ░ĒĢ£ ņĀĢņ▒ģņØä Ļ░ü ļéśļØ╝Ļ░Ć ļÆżļö░ļØ╝ Ē¢łļŗż. ĻĘĖļ¤¼ļéś ņŗżņĀ£ļĪ£ WHOļŖö IHR(2005)ņŚÉ ņØśĻ▒░ĒĢ┤ņä£ ĻĄŁĻ▓Įļ┤ēņćä, ļ¼╝ņ×Éļ░śņČ£ ĻĖłņ¦Ćļź╝ ĒĢśņ¦Ć ņĢŖļÅäļĪØ ĻČīņ£ĀĒĢśņśĆņ£╝ļéś ņØ┤ļź╝ Ļ░ĢņĀ£ĒÖö ņŗ£Ēé¼ ņłś ņ׳ļŖö ļ░®ļ▓ĢņØ┤ ņŚåņØīņŚÉ ļö░ļØ╝ ĻĄŁņĀ£ Ļ│ĄņĪ░(alliance)ņÖĆ ņŚ░ļīĆ(solidarity) Ļ╣©ņ¦ĆĻ│Ā ņĀäņäĖĻ│äļŖö Ļ░üņ×ÉļÅäņāØņ£╝ļĪ£ ņØĖĒĢ£ ļ¦ēļīĆĒĢ£ ņØĖļ¬ģĻ│╝ Ļ▓ĮņĀ£ ņåÉņŗżņØ┤ ļ░£ņāØĒĢśņśĆļŗż. ņØ┤ņĀ£ļŖö ļ©╝ņĀĆ ņ£ĀĒ¢ēņØä Ļ▓ĮĒŚśĒĢ£ ļéśļØ╝ļōżņØĆ ļ┤ēņćäļź╝ ĒĢ┤ņĀ£ĒĢśĻ│Ā ĻĄŁĻ▓ĮņØä Ļ░£ļ░®ĒĢśļ®┤ņä£ ļŗżņŗ£ ņ£Āņ×ģ ĒÖśņ×ÉĻ░Ć ņ”ØĻ░ĆĒĢĀ Ļ░ĆļŖźņä▒ņØ┤ ņ╗żņ¦ĆĻ│Ā ņ׳ļŗż. Ļ│äņåŹ ĒÖśņ×ÉĻ░Ć ļ░£ņāØĒĢśļŖö ļ»ĖĻĄŁ, ņØĖļÅä, ļĖīļØ╝ņ¦ł, ļé©ņĢäĻ│ĄĒÖöĻĄŁ ļō▒ ņ£ĀĒ¢ēņ¦ĆņŚŁ ņŚ¼Ē¢ēĻ░ØņØĆ 2ņŻ╝Ļ░ä ņ×ÉĻ░ĆĻ▓®ļ”¼ļź╝ ņ£ĀļÅäĒĢśĻ│Ā Ļ▓ĆņŚŁņØä Ļ░ĢĒÖöĒĢśļŖö ĒĢ£ĒÄĖ ĒÖśņ×ÉņØś ņé░ļ░£ņĀü ļ░£ņāØņØĆ ņ£Āņ”Øņāüņ×É Ļ▓®ļ”¼, ņØ┤ņÖĆ ņĀæņ┤ēĒĢ£ ļ░ĆņĀæ ņĀæņ┤ēņ×ÉņØś ņČöņĀü, Ļ▓Ćņé¼, Ļ▓ĆņŚŁĻ▓®ļ”¼ ļō▒ ņØ┤ņżæĻ│Āļź╝ Ļ▓¬Ļ│Ā ņ׳ļŗż. ļÅÖņäĀ ņČöņĀüĻ│╝ ļ░ĆņĀæņĀæņ┤ēņ×É Ļ┤Ćļ”¼, ņĪ░ĻĖ░ņ¦äļŗ©ņØś ņäĀļ│ä Ļ▓Ćņé¼ļŖö ĻĖ░ļ│Ė ņĀäļץņ£╝ļĪ£ ņ£Āļ¤ĮĻ│╝ ļ»ĖĻĄŁļÅä ļŗżļźĖ ļīĆņĢłņØ┤ ņŚåņØīņØä ņĢīĻ│Ā ņØ┤ņĀ£ņĢ╝ ņÜ░ļ”¼ņÖĆ ļÅÖņØ╝ĒĢ£ ļīĆņ▒ģņØä ņČöņ¦ä ņżæņŚÉ ņ׳ļŗż. ļ¼ĖņĀ£ļŖö ļŖśņ¢┤ļéśļŖö ņ¦ĆņŚŁļ│┤Ļ▒┤ņåīņØś ņäĀļ│äĻ▓Ćņé¼ņÖĆ ņČöĻ▓®Ļ┤Ćļ”¼ņŚÉ ļīĆĒĢ£ ņŚģļ¼┤ļ¤ēņŚÉ ļīĆĒĢ£ ņØĖļĀźļ│┤Ļ░ĢĻ│╝ ņŚŁĒĢÖņĪ░ņé¼ ĒøłļĀ©, ļīĆņ▓┤ ņØĖļĀźņØś Ļ░£ļ░£, ņäĀļ│äĻ▓Ćņé¼ņåī ņŚģļ¼┤ņØś ņĀĢĻĘ£ņŚģļ¼┤ĒÖö, ĒÖĢņé░ ņĪ░ĻĖ░ņ░©ļŗ©ņØä ņ£äĒĢ£ ņ¦ĆņŚŁņØśļŻīņØĖĻ│╝ ĒśæļĀź Ļ░ĢĒÖöĻ░Ć ņŗ£ĻĖēĒĢ£ ņāüĒÖ®ņØ┤ļŗż.
ļ¼╝ņØī 2. ņÜ░ļ”¼ņØś ļīĆņØæ ļ░®ļ▓Ģņ£╝ļĪ£ K-ļ░®ņŚŁņØĆ ņĀäņäĖĻ│ä ļ¬©ļ▓öņØ┤ļØ╝Ļ│Ā ĒĢśļŖöļŹ░ ļ¦×ļéśņÜö?
ļŗĄ : UNņØś ņ¦ĆņåŹĻ░ĆļŖźļ░£ņĀä 2020ļ│┤Ļ│Āņä£ļÅä OECD 33Ļ░£ĻĄŁ ņżæ Ļ░Ćņן ņל ļīĆņ▓śĒĢ£ ļéśļØ╝ļĪ£ ĒÅēĻ░ĆĒĢśĻ│Ā ņ׳ļŗż[2]. ĻĘĖļ¤¼ļéś Ēśä ņĀäņäĖĻ│ä ņ£ĀĒ¢ēņØĆ ņĢäņ¦ü ņĀĢņĀÉņØä ņ¦Ćļéśņ¦Ć ņĢŖņØĆ ņ┤łļ░śļČĆļĪ£ ņä▒Ļ│Ą ņŚ¼ļČĆ ĒīÉļŗ©ņØĆ ņØ┤ļźĖ Ļ▓ā Ļ░Öļŗż.
200ņŚ¼ ļéśļØ╝Ļ░Ć ņØ┤ļ»Ė ņ£ĀĒ¢ēņØä Ļ▓ĮĒŚśĒĢśĻ│Ā ņ׳ņ¢┤ņä£ ņÜ░ļ”¼ņØś ņ┤łĻĖ░ ņä▒Ļ│Ąļ¬©ļŹĖņØ┤ ĻĘĖļīĆļĪ£ ņĀüņÜ®ļÉśļŖö ņŗ£ņĀÉņØĆ ņØ┤ļ»Ė ņ¦Ćļé£ ņĖĪļ®┤ņØ┤ ļ¦Äļŗż. ļśÉĒĢ£ ļ╣äĻĄÉņĀü ņל Ļ┤Ćļ”¼Ē¢łļŗżĻ│Ā ņŚ¼Ļ▓©ņĪīļŹś ņŗ▒Ļ░ĆĒżļź┤ļŖö ņØ┤ņŻ╝ļģĖļÅÖņ×ÉņŚÉņä£, ĒÖŹņĮ®ņØĆ ņ×ÉĻ░ĆĻ▓®ļ”¼ņÖĆ ĒŖ╣ļ│äņ×ģĻĄŁņ¦Ć Ļ┤Ćļ”¼ņŚÉņä£ ĒśĖņŻ╝ļŖö ņé¼ĒÜīņĀü Ļ▒░ļ”¼ļæÉĻĖ░ ņ¦ĆņåŹ ļō▒ņØ┤ ļŖÉņŖ©ĒĢ┤ņ¦ä Ēŗł ļśÉļŖö ĒŚłņĀÉņØä ņ░ŠņĢäņä£ ļŗżņŗ£ ņ”ØĻ░ĆĒĢśĻ│Ā ņ׳ņ¢┤ ņĄ£ĒøäņØś ņŖ╣ņ×ÉĻ░Ć ļÉśļĀżļ®┤ ņĢ×ņ£╝ļĪ£ ļ░▒ņŗĀņĀæņóģņØ┤ ļīĆļīĆņĀüņ£╝ļĪ£ ņØ┤ļŻ©ņ¢┤ņ¦ĆĻĖ░ ņĀäĻ╣īņ¦Ć ņ¦ĆĻĖłĻ│╝ Ļ░ÖņØĆ ļ╣äņĢĮļ¼╝ņĀü ļīĆņ▒ģņØ┤ ņ¦ĆņåŹļÉśņ¢┤ņĢ╝ ĒĢśļŖöļŹ░ ņÜöņøÉļōżņØś Ēö╝ļĪ£ļÅäņÖĆ ņ£Āņ×ģ ņ”ØĻ░ĆņŚÉ ļö░ļźĖ ņŚģļ¼┤ Ļ░Ćņżæņ£╝ļĪ£ ņØ┤ ņä▒Ļ│ĄņØä ļüØĻ╣īņ¦Ć ņ£Āņ¦ĆĒĢśĻĖ░ ņēĮņ¦Ć ņĢŖņØä Ļ▓ā Ļ░Öļŗż. ĻĄŁĻ▓ĮĻ░£ļ░®ņŚÉ ļö░ļźĖ ĒĢ┤ņÖĖ ņ£Āņ×ģ ņ”ØĻ░ĆņŚÉ ņ¢┤ļ¢╗Ļ▓ī ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ļīĆņ▓śĒĢĀ ņłś ņ׳ļŖöņ¦Ć? ņĢäņ¦üļÅä ņ¦ĆņŚŁņé¼ĒÜīņŚÉņä£ ņāłļĪ£ņÜ┤ ņ£ĀĒśĢņØś ņ¦æļŗ©ļ░£ļ│æ(cluster)ņØ┤ ņ¦ĆņåŹļÉśĻ│Ā ņ׳ļŖö ņāüĒÖ®ņØĖļŹ░ ŌĆśņé¼ĒÜīņĀü Ļ▒░ļ”¼ļæÉĻĖ░ŌĆÖņŚÉņä£ new normal(ņāØĒÖ£ļ░®ņŚŁ)ņ£╝ļĪ£ ņĀäĒÖśļÉ©ņŚÉ ļö░ļØ╝ ņāłļĪ£ņÜ┤ ļīĆņĢłļōż-ļ¦łņŖżĒü¼ņō░ĻĖ░, ņ×¼ĒāØĻĘ╝ļ¼┤, ņ£ĀņŚ░ĻĘ╝ļ¼┤, ņāüņŚģņŗ£ņäżņŚÉņä£ Ļ▒░ļ”¼ļæÉĻĖ░, ĒÖśĻĖ░ĒĢśĻĖ░ ļō▒ ĻĄŁļ»╝ļōżņØ┤ ņØ┤ļź╝ ņĀüĻĘ╣ ļ░øņĢäļōżņØ┤Ļ│Ā Ļ░ü ņ¦üņן, ņ¦ĆņŚŁņé¼ĒÜīĻ░Ć ņØ┤ļź╝ ņĀüĻĘ╣ņĀüņ£╝ļĪ£ ņŗżņ▓£ĒĢśļÅäļĪØ Ļ┤Ćļ”¼ņ×Éļź╝ ņ¦ĆņĀĢĒĢśĻ│Ā ņĀÉĻ▓ĆĒĢ┤ņĢ╝ ĒĢ£ļŗż. ļ░öņØ┤ļ¤¼ņŖżņØś ņĀäĒīī ņåŹļÅäļź╝ ļö░ļØ╝Ļ░Ćļ®┤ņä£ ņāłļĪ£ņÜ┤ ĒśĢĒā£ņØś ņ¦æļŗ©ļ░£ļ│æ(cluster)ņØä ļČäņäØĒĢśņŚ¼ ņŗĀņåŹĒĢ£ ļ░ĆņĀæ ņĀæņ┤ēņ×É ņČöņĀü, ĒÖĢņØĖ Ļ▓Ćņé¼, ĒÖśņ×É Ļ▓®ļ”¼Ļ░Ć ņØ┤ļŻ©ņ¢┤ņĀĖņĢ╝ ĒĢ£ļŗż. ĒżĻĖ░ĒĢĀ ņłś ņŚåļŖö ņĀäļץņØ┤ļŗż.
ļ¼╝ņØī 3. ņ×ÉņŚ░ ĻĄ░ņ¦æļ®┤ņŚŁ ĒśĢņä▒ņØä Ēć┤ņ╣ś ņĀäļץņ£╝ļĪ£ ņōĖ ņłś ņ׳ņØäĻ╣īņÜö?
ļŗĄ : ņØ╝ļČĆ ļéśļØ╝ņØś ņØ╝ļČĆ ņ¦ĆņŚŁņŚÉņä£ ņØśļÅäĒĢśņ¦Ć ņĢŖĻ▓ī ĻĄ░ņ¦æļ®┤ņŚŁņØ┤ ņØ┤ļŻ©ņ¦ä ņé¼ļĪĆĻ░Ć ņŚ¼ļĪĀņŚÉ ļ│┤ļÅäļÉśĻ│Ā ņ׳ņ£╝ļéś ņĢäņ¦üņØĆ ņäĀĒāØĒĢśĻĖ░Ļ░Ć ņ¢┤ļĀĄļŗż.
ņŗĀņóģĒöīļŻ©ļéś Ļ│äņĀł ņØĖĒöīļŻ©ņŚöņ×ÉņÖĆ Ļ░ÖņØ┤ R0Ļ░Ć 1.5 ļé┤ņÖĖņØĖ Ļ▓ĮņÜ░ ņØĖĻĄ¼ņØś 1/3ņØä ņśłļ░®ņĀæņóģĒĢśĻ▒░ļéś Ļ░ÉņŚ╝ļÉśļ®┤ ņ£ĀĒ¢ēņØ┤ ņóģļŻīļÉśļŖö Ļ▓āņ▓śļ¤╝ ņØ┤ Ļ░ÉņŚ╝ļ│æņØä ņ×ÉņŚ░Ļ░ÉņŚ╝(natural Infection)ņØä ņ£ĀļÅäĒĢśļ®┤ ļ░▒ņŗĀ ņŚåņØ┤ļÅä ņóģļŻīļÉĀ ņłś ņ׳ļŗżļŖö Ļ▓āņØĖļŹ░ ņØ┤ļĪĀņĀü Ļ░ĆļŖźĒĢĀ Ļ▓āņ£╝ļĪ£ ļ│┤ņØ┤ņ¦Ćļ¦ī ņ”ØĻ▒░ ņāØņä▒Ļ│╝ ļīĆņ▒ģ Ļ░£ļ░£ņŚÉ ņŗĀņżæĒĢ£ ļģ╝ņØśĻ░Ć ĒĢäņÜöĒĢśļŗż. ļŗżņŗ£ ļ¦ÉĒĢ┤ņä£ ņ¦łļ│æņŚÉ Ļ░ÉņŚ╝ļÉ£ ņé¼ļ×īņØś ņżæĒÖöĒĢŁņ▓┤ ņāØņä▒Ļ│╝ ņ¦ĆņåŹņä▒ņŚÉ Ļ┤ĆĒĢśņŚ¼ ņĢäņ¦ü ņל ļ¬©ļź┤ĻĖ░ ļĢīļ¼ĖņŚÉ ņ×ÉņŚ░Ļ░ÉņŚ╝ņŚÉ ņØśĒĢ£ ĻĄ░ņ¦æļ®┤ņŚŁĒśĢņä▒ņØĆ ņĀĢņ▒ģņĀüņ£╝ļĪ£ ļÅäņ×ģĒĢśĻĖ░ļŖö ļ¦żņÜ░ ņ¢┤ļĀĄļŗż. ņśłļź╝ ļōżņ¢┤ ņé¼ļ¦ØļźĀņØ┤ ļé«ņØĆ 50ņäĖ ņØ┤ĒĢśņØś Ļ│äņĖĄņØä ļ░öņØ┤ļ¤¼ņŖżņŚÉ ļģĖņČ£ņŗ£ņ╝£ 60-70% ņØĖĻĄ¼Ļ░Ć ņ×ÉņŚ░ļ®┤ņŚŁņØä ĒÜŹļōØĒĢśļ®┤ ļģĖņØĖņØ┤ļéś ļ¦īņä▒ņ¦łĒÖśņ×ÉļŖö ļ│┤ĒśĖļÉĀ ņłś ņ׳ļŗżļŖö Ļ▓āņØĖļŹ░ ņØĖĻĄ¼ņØś 60-70%ņØ┤ņāüņØ┤ ļ®┤ņŚŁņØä Ļ░Ćņ¦ł ļĢīĻ╣īņ¦Ć 2ņ░©, 3ņ░©, 4ņ░©ņØś ņ£ĀĒ¢ēņØ┤ ņ¦ĆņåŹļÉśļ®┤ņä£ ņĀäņ▓┤ ĒÖśņ×ÉņłśĻ░Ć ņ”ØĻ░ĆĒĢśĻ│Ā ļ│æņøÉņŚÉ ņżæĒÖśņ×ÉĻ░Ć ļäśņ│É ĒؼņāØņ×ÉļÅä ļŗ╣ņŚ░Ē׳ ļŖśņ¢┤ļéś ņ£żļ”¼ņĀüņ£╝ļĪ£, ņĀĢņ▒ģņĀüņ£╝ļĪ£ ņŗżĒ¢ēĒĢśĻĖ░ ņ¢┤ļĀĄļŗż[1, 2].
ņÜ░ļ”¼ļéśļØ╝ļŖö ņāüļīĆņĀüņ£╝ļĪ£ ļ░öņØ┤ļ¤¼ņŖż ļģĖņČ£ņØ┤ ņĀüņ¢┤ ĻĄ░ņ¦æļ®┤ņŚŁņØ┤ ĒśĢņä▒ļÉśņ¦Ć ņĢŖņØĆ Ļ░Éņłśņä▒ ņ¦æļŗ©ņØ┤ ļīĆļČĆļČäņØĖ ņāüĒÖ®ņ£╝ļĪ£ Ļ░ü ĻĄŁĻ░ĆļōżņØ┤ ĻĄŁĻ▓ĮĒÅÉņćäļź╝ ĒĢ┤ņĀ£ĒĢśļ®┤ ĒĢ┤ņÖĖ ņ£Āņ×ģņØ┤ ņ”ØĻ░ĆĒĢśņŚ¼ Ļ░Éņłśņä▒ņ×ÉņŚÉņä£ ņ×¼ņ£ĀĒ¢ēņØś Ļ░ĆļŖźņä▒ņØ┤ ņāüļīĆņĀüņ£╝ļĪ£ ņ╗żņ¦ĆĻ│Ā ņ׳ļŗż. ņÜ░ļ”¼ļéśļØ╝ ņØ╝ļČĆ ņ¦ĆņŚŁ ļ®┤ņŚŁļÅä ņĪ░ņé¼ Ļ▓░Ļ│╝ļŖö ļ¼┤ņ”Øņāü Ļ░ÉņŚ╝ļÅä Ļ▒░ņØś ņŚåļŖö Ļ▓āņ£╝ļĪ£(3,000ļ¬ģņŚÉ 1ļ¬ģ ņĀĢļÅä)ņĢīļĀżņĀĖ ĻĄ░ņ¦æļ®┤ņŚŁņØ┤ ĒśĢņä▒ļÉśņ¦Ć ņĢŖĻ│Ā ņ׳ļŗż. ĻĘĖļ¤¼ļéś ņ¦æņżæļ░£ņāØ ņ¦ĆņŚŁņØĖ ļīĆĻĄ¼ņŗ£ ņ¦ĆņŚŁ ņŻ╝ļ»╝ņØä ļīĆņāüņ£╝ļĪ£ Ļ▓Ćņé¼Ļ░Ć ĒżĒĢ©ļÉśņ¦Ć ņĢŖņĢä ņČöĻ░Ć ĒĢŁņ▓┤ Ļ▓Ćņé¼Ļ░Ć ļŗżņØī ļŗ¼Ļ╣īņ¦Ć ņŗżņŗ£ĒĢĀ ņśłņĀĢņØ┤ĻĖ░ņŚÉ ņÜ░ļ”¼ļéśļØ╝ņØś ĻĄ░ņ¦æļ®┤ņŚŁļÅäļŖö ļŹö Ļ┤Ćņ░░ņØ┤ ĒĢäņÜöĒĢśļŗż. ĻĘĖļ¤╝ņŚÉļÅä ĒĢŁņ▓┤Ļ▓Ćņé¼ Ļ▓░Ļ│╝ļŖö ņÜ░ļ”¼ļéśļØ╝ NPIs ļīĆņ▒ģņØ┤ ļ¦żņÜ░ ĒÜ©Ļ│╝ņĀüņØ┤ņŚłņØīņØä ļ¦ÉĒĢ┤ņżä Ļ▓āņØ┤ļŗż.
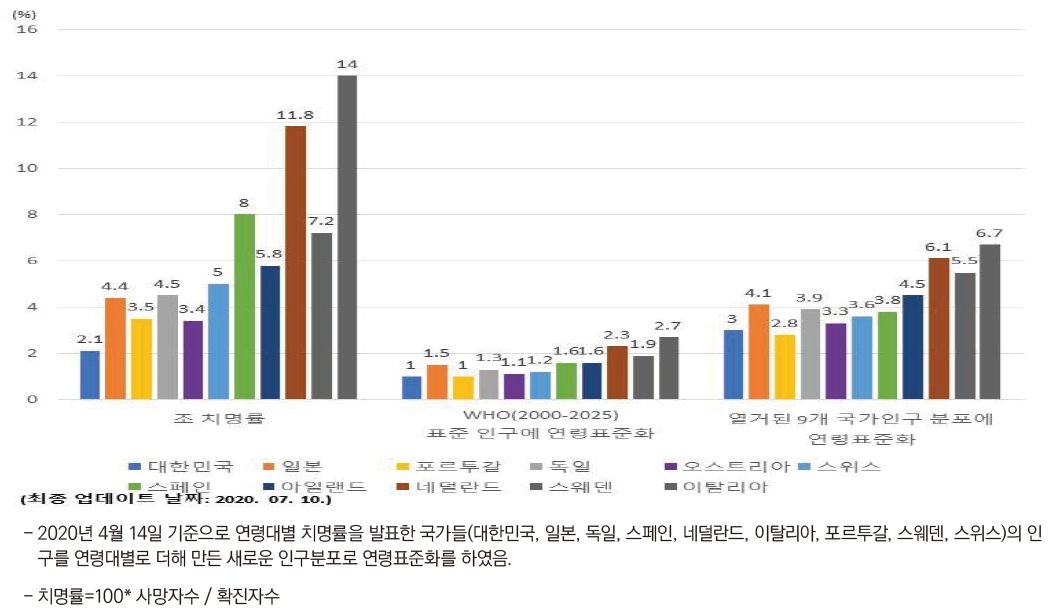
ļ¼╝ņØī 4. ņÜ░ļ”¼ļéśļØ╝ ņ╣śļ¬ģļźĀņØ┤ 2.11%(2020ļģä 7ņøö 28ņØ╝)ļĪ£ ļ¦żņÜ░ ļé«ņØĆ ņØ┤ņ£ĀļŖö ļ¼┤ņŚćņØĖĻ░ĆņÜö?
ļŗĄ : WHOņØś Ēæ£ņżĆņØĖĻĄ¼ļĪ£ ņŚ░ļĀ╣Ēæ£ņżĆĒÖöĒĢśļ®┤ ļŗżļźĖ ļéśļØ╝ņÖĆ Ēü¼Ļ▓ī ņ░©ņØ┤Ļ░Ć ļéśļŖö Ļ▓āņØĆ ņĢäļŗī Ļ▓āņ£╝ļĪ£ ļČäņäØļÉśĻ│Ā ņ׳ļŗż[1].
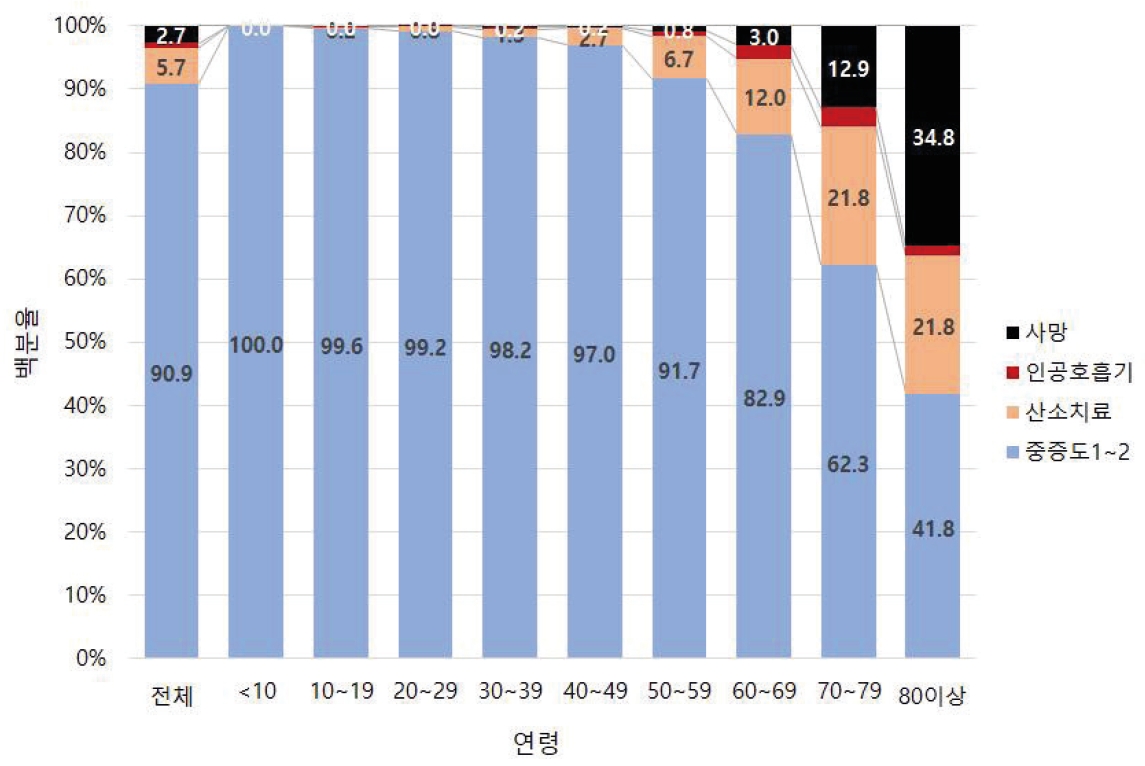
ļŗżņŗ£ ļ¦ÉĒĢ┤ņä£ ņÜ░ļ”¼ļéśļØ╝ļŖö ņĀŖņØĆ ņŚ░ļĀ╣ņĖĄņØś Ļ░ÉņŚ╝ņ×ÉĻ░Ć ļ¦ÄņĢäņä£ ņĪ░ņ╣śļ¬ģņ£©ņØ┤ ļé«ņØĆ Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ĒĢśĻ│Ā ņ׳ļŗż. ĻĘĖļ¤¼ļéś 80ņäĖ ņØ┤ņāüņØĆ 24.8%, 70-79ņäĖ 9.5%, 60-69ņäĖ 2.22%ļĪ£ ņŚ░ļĀ╣ņØ┤ Ļ░Ćņן Ēü░ ņé¼ļ¦Ø ņ£äĒŚśņÜöņØĖņØ┤ļŗż. ļśÉĒĢ£ ņØ┤ ņ¦łĒÖśņØś ņ×ÉņŚ░ņé¼ļź╝ ļ│┤ļ®┤ 2020ļģä 4ņøö 30ņØ╝ ĻĖ░ņżĆņ£╝ļĪ£ ņĮöļĪ£ļéś19 ĒÖĢņ¦äņ×É ņżæ ņØśļ¼┤ĻĖ░ļĪØ ļō▒ ņČöĻ░Ć ņ×ÉļŻīĻ░Ć ĒÖĢņØĖļÉ£ 8,976ļ¬ģņŚÉ ļīĆĒĢ┤ ļČäņäØĒĢ£ Ļ▓░Ļ│╝ ņĀäņ▓┤ņØś 62%ļŖö ļ│æņøÉņ×ģņøÉņ╣śļŻīļź╝ ļ░øņĢśņ£╝ļ®░, ļ│æņøÉņ×ģņøÉņ╣śļŻīņ×ÉņØś 26.7%, ņāØĒÖ£ņ╣śļŻīņä╝Ēä░ ņ×ģņåīņ×ÉņØś 64.8%ļŖö ņ×ģņåī ļŗ╣ņŗ£ ņŻ╝ņÜö ņ”ØņāüņØ┤ ņŚåņŚłļŗż.
ņ×äņāüņżæņ”ØļÅäļź╝ ĒÅēĻ░ĆĒĢĀ ņłś ņ׳ļŹś ĒÖĢņ¦äņ×É 8,949ļ¬ģ ņżæ 90.9%(8,133ļ¬ģ)ļŖö ņé░ņåīņ╣śļŻīĻ░Ć ĒĢäņÜöĒĢśņ¦Ć ņĢŖņØĆ Ļ▓Įņ”Ø(ņ×äņāüņżæņ”ØļÅä 1,2)ņØä ņ£Āņ¦ĆĒĢ£ ņāüĒā£ļĪ£ Ļ▓®ļ”¼ ĒĢ┤ņĀ£ļÉśņŚłņ£╝ļéś, ņ×ģņøÉļŗ╣ņŗ£ ņé░ņåīņ╣śļŻīļź╝ ņÜöĒ¢łļŹś ĒÖĢņ¦äņ×É(ņ×äņāüņżæņ”ØļÅä 3,4,5) ņżæ 37.6%ļŖö ņØĖĻ│ĄĒśĖĒØĪĻĖ░ ņ╣śļŻīĻ░Ć ĒĢäņÜöĒĢśĻ▒░ļéś ņé¼ļ¦ØĒĢśņśĆņ£╝ļ®░, ņØĖĻ│ĄĒśĖĒØĪĻĖ░ ņ╣śļŻīļź╝ ļ░øņĢśļŹś ĒÖĢņ¦äņ×É(ņ×äņāüņżæņ”ØļÅä 6,7) ņżæ 61.5%ļŖö ņé¼ļ¦ØĒĢśņśĆļŗż(ĻĘĖļ”╝ 3,4)[3].
ļ¼╝ņØī 5. ņ¦ĆņŚŁņé¼ĒÜī ņżæņŗ¼(community centered) Ļ┤Ćļ”¼ņ▓┤Ļ│äļŖö ļ¼┤ņŚćņØä ļ¦ÉĒĢśļéśņÜö?
ļŗĄ : ņ¦ĆĻĖłņØś ņĀæņ┤ēņ×É ņČöņĀüĻ┤Ćļ”¼, ņŗĀņåŹĒĢ£ ņäĀļ│ä Ļ▓Ćņé¼, Ļ░ĆņĀĢļé┤ Ļ▓®ļ”¼ ļ░®ļ▓Ģ ļō▒ņØĆ ņ¦ĆņŚŁņé¼ĒÜī ņżæņŗ¼ņØś ņĀæĻĘ╝ļ▓ĢņØ┤ļŗż. ĻĘĖļ¤¼ļéś ņןĻĖ░ņĀäņ£╝ļĪ£ ļÅīņ×ģĒĢśĻ│Ā ļīĆļ¤ēņ£╝ļĪ£ ĒÖśņ×ÉĻ░Ć ņ”ØĻ░ĆĒĢśļ®┤ ņČöņĀüņØ┤ ļČłĻ░ĆļŖźĒĢśņŚ¼ ņŚŁĒĢÖņĪ░ņé¼, ņČöņĀüĻ┤Ćļ”¼ ņżæņŗ¼ņŚÉņä£ ĒżĻ┤äņĀü ņ¦ĆņŚŁĻ┤Ćļ”¼ņ▓┤Ļ│äļĪ£ ņĀäĒÖśĒĢ┤ņĢ╝ ĒĢ£ļŗż. ņØ┤ Ļ▓ĮņÜ░ ļ│æņøÉņØĆ ņżæņ”ØĒÖśņ×É ņżæņŗ¼ņ£╝ļĪ£ Ļ┤Ćļ”¼ĒĢśĻ│Ā Ļ▓Įņ”ØĒÖśņ×ÉļŖö ņ¦ĆņŚŁņé¼ĒÜīņØś ņØ╝ņ░©ņØśļŻīĻĖ░Ļ┤ĆņØ┤ ļ¦ĪņĢäņä£ ņ¦äļŻīĒĢ┤ņĢ╝ ĒĢ£ļŗż. ļ¼╝ļĪĀ ņ”ØĒÖśņ×ÉĻ┤Ćļ”¼ ņ▓┤Ļ│äņØś ļ│┤Ļ░ĢņØ┤ ņĀäņĀ£ļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż.
ņ▓½ņ¦ĖļĪ£ ĒÖśņ×ÉņØś ņĪ░ĻĖ░ļ░£Ļ▓¼ņØä ņ£äĒĢ£ ņäĀļ│äņ¦äļŻīņåī(ļ│┤Ļ▒┤ņåī, ņĢłņŗ¼ņØśņøÉ, ļ│æņøÉ)ņÖĆ ņČöņĀüņĪ░ņé¼ ņŗ£ņŖżĒģ£ņØĆ ļ¦żņÜ░ ņżæņÜöĒĢ£ ņĪ░ņ¦üņ£╝ļĪ£ ļŗżļźĖ ļéśļØ╝ņÖĆ ļŗ¼ļ”¼ 20ļģä ļÅÖņĢł ņÜ░ļ”¼ ļ│┤Ļ▒┤ņåīĻ░Ć FMTP ļō▒ņØś ĒøłļĀ© ļō▒ņ£╝ļĪ£ ņśłļ░® Ē¢ēņĀĢņØ┤ ļ¦żņÜ░ ņל ņÜ┤ņśüļÉśņŚłļŗż. ĻĘĖļ¤¼ļéś ĒÖśņ×ÉĻ░Ć ļ¦ÄņĢäņ¦ĆļŖö Ļ▓ĮņÜ░ ņĀĢĻĘ£ ņ¦üņĀ£ĒÖö ļÉ£ ņäĀļ│äņ¦äļŻīņåīņÖĆ ņĮöļĪ£ļéś Ļ┤Ćļ”¼ ņĀäļŗ┤ĒīĆņØ┤ ĒĢäņÜöĒĢśļŗż. ļśÉĒĢ£ ļŗ©ņł£ ņČöņĀüĻ│╝ Ļ▓®ļ”¼ļŖö cluster ņŚŁĒĢÖņĪ░ņé¼ņÖĆ ļ│äĻ░£ļĪ£ ņØ┤ļŻ©ņ¢┤ņĀĖņĢ╝ ĒĢ£ļŗż. ņØŹ┬Ęļ®┤┬ĘļÅÖņØś Ē¢ēņĀĢņÜöņøÉņØ┤ļéś ņ░ŠļÅÖņé¼ņŚģ Ļ░äĒśĖņé¼ļź╝ ĻĄÉņ£Īņŗ£ņ╝£ ļŗ©ņł£ ņČöņĀüĻ│╝ Ļ▓®ļ”¼ ņØ╝ņØä ļŗ┤ļŗ╣ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ņØ┤ ļ¬©ļōĀ ņØ╝ņØś ņČöņ¦äĻ│╝ņĀĢņŚÉņä£ ņØśņŗ¼ĒÖśņ×É, Ļ▓Įņ”ØĒÖśņ×ÉņØś ņØśĒĢÖņĀü ņ×Éļ¼ĖņØĆ ņ¦ĆņŚŁņØśņé¼ĒÜīņÖĆ ņŚ░Ļ│äĒĢśņŚ¼ ņČöņ¦äĒĢ┤ņĢ╝ ĒĢ£ļŗż. Ļ░ÉņŚ╝ļ│æņśłļ░®ļ▓ĢņØś ŌĆśņśłļ░®ņ£äņøÉŌĆÖņØä ņĮöļĪ£ļéś ņŻ╝ņ╣śņØśļĪ£ ņ¦ĆņĀĢĒĢśņŚ¼ ņØ┤ ņŚģļ¼┤ļź╝ ņłśĒ¢ēĒåĀļĪØ ĒĢ┤ņĢ╝ ĒĢ£ļŗż.
ļæśņ¦ĖļĪ£ ĒÖśņ×ÉĻ░Ć ņ”ØĻ░ĆĒĢ©ņŚÉ ļö░ļØ╝ ņåīĻĘ£ļ¬© ņāØĒÖ£ņ╣śļŻīņä╝Ēä░ņŚÉ ņ×ģņåīĒĢ£ ĒÖśņ×É, ņ×ÉĒāØĻ▓®ļ”¼ņżæņØĖ ĒÖśņ×ÉņŚÉ ļīĆĒĢśņŚ¼ ĻĖ░ ņ¦ĆņĀĢļÉ£ ņĮöļĪ£ļéś ņŻ╝ņ╣śņØśņÖĆ ļ│┤Ļ▒┤ņåīņØś ļ│┤Ļ▒┤ņÜöņøÉņØś Ļ░ĆņĀĢļ░®ļ¼Ė/ļ╣äļīĆļ®┤ ņ¦äļŻīļź╝ ĒåĄĒĢśņŚ¼ ĒÖśņ×ÉĻ░Ć Ļ┤Ćļ”¼ļÉĀ ņłś ņ׳ļŖö ņ▓┤Ļ│äļź╝ ļ¦īļōżņ¢┤ņĢ╝ ĒĢ£ļŗż. ņןĻĖ░ņĀüņ£╝ļĪ£ ņØśļŻīĻĖ░Ļ┤Ć ņĀæĻĘ╝ņØ┤ ņ¢┤ļĀżņÜ┤ ļ¦īņä▒ņ¦łĒÖśĻ┤Ćļ”¼ņÖĆ Ļ░ÉņŚ╝ņŚÉ ņĘ©ņĢĮĒĢ£ Ļ│äņĖĄ(ļÅģĻ▒░ ļģĖņØĖĻ│╝ ņןņĢĀņØĖ ļō▒)ņŚÉ ļīĆĒĢ┤ņä£ļÅä ļ╣äļīĆļ®┤ ņ¦äļŻīļź╝ ĒåĄĒĢśņŚ¼ ņ¦ĆņŚŁņé¼ĒÜīņŚÉņä£ ĒÖśņ×Éļź╝ Ļ┤Ćļ”¼ĒĢśļÅäļĪØ ĒĢ┤ņĢ╝ ĒĢ£ļŗż.
ņģŗņ¦ĖļĪ£ ļ│┤Ļ▒┤ņåīļŖö ņ¦ĆņŚŁ ņĮöļĪ£ļéś ņŻ╝ņ╣śņØśņÖĆ ĒĢ©Ļ╗ś ŌĆśĒÜīļ│Ą ĒÖśņ×ÉļōżņØä ņןĻĖ░ņĀüņ£╝ļĪ£ Ļ┤Ćņ░░ŌĆÖĒĢśņŚ¼ ņČöĻ░ĆņĀüņØĖ ņ£äĒŚśņÜöņØĖ, ļÅÖļ░śņ¦łĒÖś(comorbidity)ņØä ĒÖĢņØĖĒĢśĻ│Ā ņ╣śļŻīĒĢ┤ņĢ╝ ĒĢ£ļŗż. Ēśäņ×¼Ļ╣īņ¦Ć ņĪ░ņé¼ļÉ£ ņ×äņāüņŚŁĒĢÖņ×ÉļŻīņŚÉ ņØśĒĢśļ®┤ 90% ņØ┤ņāüņØś ĒÖśņ×ÉĻ░Ć ņé░ņåīņ╣śļŻī ņŚåņØ┤ ĒÜīļ│ĄļÉśĻ│Ā ņ׳ņ¢┤ņä£ ļīĆļČĆļČäņØś ĒÖśņ×ÉļŖö Ļ░ĆņĀĢņŚÉņä£ Ļ▓®ļ”¼ĒĢśņŚ¼ ņ╣śļŻīĒĢĀ ņłś ņ׳ņ¦Ćļ¦ī PPEņØś ļ│┤ĻĖēĻ│╝ ņ×äņāüĻ▓ĮĒŚśņØä ļČĆņĪ▒ņ£╝ļĪ£ Ļ║╝ļ”¼Ļ│Ā ņ׳ļŗż. ļö░ļØ╝ņä£ ĒÖśņ×É ĻĖēņ”Øņ£╝ļĪ£ ņ¦ĆņŚŁ ļ│æņøÉņØ┤ ņØ┤ļź╝ Ļ░Éļŗ╣ĒĢśĻĖ░ ņ¢┤ļĀżņÜĖ Ļ▓ĮņÜ░ņŚÉ ļīĆļ╣äĒĢśņŚ¼ ņ¦ĆņŚŁņØśņé¼ĒÜī ņżæņŗ¼ņØś ņ×¼ĒāØņØśļŻī, ļ░®ļ¼Ėņ¦äļŻī, ĒøäņåĪņ▓┤Ļ│äļź╝ ļ¦īļōżņ¢┤ ņŗ£ņäżĻ▓®ļ”¼ ņ╣śļŻīĻ░Ć ņ¢┤ļĀżņÜ┤ ĒÖśņ×ÉļōżņØä ņ¦ĆņŚŁņé¼ĒÜīņŚÉņä£ ļÅīļ│┤ļŖö ļ░®ņĢłņØä ļ¦łļĀ©ĒĢ┤ ļåōņĢäņĢ╝ ĒĢ£ļŗż.
ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£ ļ│┤Ļ▒┤ņåīņØś ņĪ░ņ¦ü Ļ░ĢĒÖöņÖĆ ņ¦ĆņøÉņ▓┤Ļ│äĻ░Ć ĒĢäņÜöĒĢśļŗż. ļīĆĻĘ£ļ¬© ņ¦æļŗ© ļ░£ļ│æņé¼ļĪĆĻ░Ć ļ░£ļ│æĒĢĀ Ļ▓ĮņÜ░ ļ│┤Ļ▒┤ņåīĻ░Ć ņŗ£, ļÅä Ļ┤æņŚŁļŗ©ņ£äļĪ£ ņÜ┤ņśüļÉĀ ņłś ņ׳ļÅäļĪØ ĒĢ©ņ£╝ļĪ£ņŹ© ņØ╝ņØ┤ ņ¦æņżæļÉ£ ļ│┤Ļ▒┤ņåīļź╝ ņ¦ĆņøÉĒĢśļŖö ņ▓┤Ļ│äĻ░Ć ļ¦īļōżņ¢┤ņĀĖņĢ╝ ĒĢśļ®░ ņāØĒÖ£ļ│æņŚŁņ£╝ļĪ£ ņĀäĒÖśļÉ©ņŚÉ ļö░ļØ╝ ļ│┤Ļ▒┤ņåī ņØ┤ņÖĖ ļ¦ÄņØĆ ļČĆņä£Ļ░Ć ņ░ĖņŚ¼ĒĢ┤ņĢ╝ ĒĢśļŖöļŹ░ Ļ┤ĆļĀ© ņĪ░ņ¦üļōżĻ│╝ TFļź╝ ĻĄ¼ņä▒ĒĢśĻ│Ā ņĀÉĻ▓Ć ņĀ£ļÅäļź╝ ļ¦īļōżĻ│Ā ņŚŁĒĢÖņĪ░ņé¼ļéś ļÅÖņäĀņČöņĀüņŚÉ ĒĢäņÜöĒĢ£ ļ│┤Ļ▒┤ņåī ļō▒ņØś ņØĖļĀźĻ│╝ ņśłņé░ņØś ņ¦ĆņøÉņØ┤ ļ░śļō£ņŗ£ ĒĢäņÜöĒĢśļ®░ ĒÖśņ×É ĒøäņåĪĻ│╝ Ļ┤Ćļ”¼ņŚÉ ļīĆĒĢ£ Ļ┤æņŚŁļŗ©ņ£ä ņ¦ĆņøÉņ▓┤Ļ│äļÅä ĒĢäņÜöĒĢśļŗż.
ņÜ░ļ”¼ļŖö ņ¦ĆĻĖłĻ╣īņ¦Ć ļ¦żņÜ░ ņלĒĢ┤ņÖöļŗż. ļīĆĻĘ£ļ¬© ļ░▒ņŗĀņĀæņóģ ņĀäĻ╣īņ¦Ć ņåīĻĘ£ļ¬© ņé░ļ░£ņĀü ņ£ĀĒ¢ēņØ┤ Ļ│äņåŹļÉĀ Ļ▓āņØ┤ļŗż. ņØ┤ļŖö ļ│┤Ļ▒┤ņåī ņżæņŗ¼ņ£╝ļĪ£ Ļ┤Ćļ”¼Ļ░Ć ņ¦äĒ¢ēļÉĀ Ļ▓āņØ┤ļ×Ć ņØśļ»ĖĒĢ£ļŗż. ņÜ░ļ”¼ļéśļØ╝ ļ│┤Ļ▒┤ņåīņØś Ļ│Ąņżæļ│┤Ļ▒┤Ļ┤Ćļ”¼ņ▓┤Ļ│äļŖö ņĮöļĪ£ļéś ņé¼Ēā£ņŚÉņä£ ļ│Ė Ļ▓āņ▓śļ¤╝ ļ¦żņÜ░ ņ£ĀĒÜ©ĒĢ£ Ļ▓āņ£╝ļĪ£ ņ”Øļ¬ģļÉśņŚłļŗż. ĻĘĖļ¤¼ļéś ņ¦ĆņåŹ Ļ░ĆļŖźņØä ņ£äĒĢśņŚ¼ Ļ░£ņäĀĻ│╝ ņØĖļĀźļ│┤Ļ░ĢņØ┤ ĒĢäņÜöĒĢ£ ņŗ£ņĀÉņØ┤ļŗż. ļśÉĒĢ£ ļ¦īņĢĮņŚÉ ļīĆļ╣äĒĢśņŚ¼ ļīĆĻĘ£ļ¬© ņ£ĀĒ¢ēņŚÉ ļīĆļ╣ä ņżæĒÖśņ×É Ļ┤Ćļ”¼ ļīĆņ▒ģļÅä ĒĢäņÜöĒĢśļŗż. ĻĘĖļ¤¼ļéś ņØ┤ņŚÉ ļīĆĒĢ£ ļČĆļČäņØĆ ņ¦Ćļ®┤ņāü ļŗżņØī ĻĖ░ĒÜīļĪ£ ļ»ĖļŻ©ļÅäļĪØ ĒĢśĻ▓Āļŗż.